26. Diabetes og hjertesygdom
26.1 Generelt
- Patienter med diabetes har en alders-standardiseret overdødelighed, primært på grund af tidligt debuterende hjertekarsygdom (CVD) herunder aterosklerotisk hjertekarsygdom (ASCVD)
- Foruden iskæmisk hjertesygdom IHS og hjertesvigt har patienter med diabetes øget forekomst af perifer åreforkalkning (PAD) og atrieflimren, hvor sidstnævnte øger risikoen for andre kardiovaskulære events (primært apopleksi og hjertesvigt)
- Mange patienter med iskæmisk hjertesygdom (IHS) og hjertesvigt har uerkendt diabetes eller prædiabetes. Samtidig har mange patienter med diabetes uerkendt IHS eller hjertesvigt. Patienter med diabetes har øget risiko for både hjertesvigt med reduceret uddrivningsfraktion (HFrEF) og hjertesvigt med bevaret uddrivningsfraktion (HFpEF)
- Hjerterelaterede symptomer kan præsentere sig atypisk hos patienter med diabetes
26.2 Diagnostik af diabetes hos patienter med hjertesygdom
- Ved screening anbefales måling af HbA1c og/eller faste-plasmaglukose (FPG)
- HbA1c er mindre pålidelig hos patienter med svær nyresvigt, nylig blodtransfusion, hæmoglobinopatier, hæmatologiske sygdomme eller graviditet, der påvirker erytrocytternes levetid. Her anbefales i stedet brug af FPG
- Se diagnostiske grænseværdier for HbA1c, FPG samt ikke-fastende plasmaglukose i Tabel 26.1
- Ved stabil IHS og/eller hjertesvigt anbefales årlig screening for diabetes med HbA1c (og/eller FPG). En forhøjet værdi bør bekræftes ved en ny måling.
- Alle patienter med akut koronar syndrom (AKS) bør have målt plasmaglukose og HbA1c ved ankomst. Hvis HbA1c ikke er pålidelig anvendes FPG. Ved forhøjet FPG eller HbA1c gentages målingen i stabil fase. To målinger med forhøjet værdier er diagnostisk for diabetes.
- Prædiabetes defineres ved HbA1c 42-47 mmol/mol. Tilstanden kan udvikle sig til diabetes og er i sig selv associeret med øget kardiovaskulær risiko. HbA1c bør gentages inden for 3 måneder efter AKS f.eks. i forbindelse med rehabiliteringsforløb.
26.3 Diagnostik af hjertesygdom hos patienter med diabetes
- Det anbefales, at der som minimum en gang årligt udspørges til kardiovaskulære symptomer (dyspnø og ubehag i brystet, hjertebanken, svimmelhed, besvimelser) samt at man har opmærksomhed på fund af uregelmæssig puls i forbindelse med blodtrykskontrol.
- Patienter med diabetes har oftere ukarakteristiske symptomer ved IHS, og atrieflimren kan være asymptomatisk.
- Hos alle voksne patienter med diabetes anbefales EKG på diagnosetidspunktet, ved kardiovaskulære symptomer og ved fund af uregelmæssig puls.
- Ved kardiovaskulære symptomer, abnormt EKG eller anden mistanke om hjertesygdom henvises til hjerteafdeling eller kardiolog med henblik på nærmere undersøgelse.
- Ved klinisk mistanke om hjertesvigt, dvs. når mistanken understøttes af kliniske højrisikomarkører (risiko-profil, symptomatologi og/eller abnormt EKG), henvises patienten direkte til kardiologisk vurdering herunder til ekkokardiografi. NT-proBNP måling er her ikke nødvendig.
- I situationer hvor der ikke er højrisikomarkører for hjertesvigt, men klinikeren alligevel mistænker hjertesvigt, kan NT-proBNP måling være nyttig og med stor sandsynlighed udelukke hjertesvigt (jf. DCS holdningspapir: Brain Natriuretic Peptide (BNP) ved hjertesvigt).
- Der er ikke evidens for at anbefale rutinemæssig billeddiagnostisk screening for IHS hos asymptomatiske patienter med diabetes.
26.4 Behandling og modifikation af risikofaktorer
- Patienter med diabetes er i høj eller meget høj risiko (Kapitel 34: Forebyggelse af hjertekarsygdom) for udvikling af CVD, med stor relativ risikoreduktion ved intensiv behandling af risikofaktorer.
- Hos alle patienter med diabetes foretages livsstilsintervention omfattende sygdomsspecifik patientuddannelse, diætvejledning og –behandling, støtte til rygeafvænning og overholdelse af Sundhedsstyrelsens anbefalinger om alkohol og rådgivning/program for fysisk aktivitet.
- Det anbefales, at der årligt afholdes klinisk samtale med patienten inklusiv med fokus på kardiopulmonale symptomer, kontrol af lipider, urin-albumin/kreatinin ratio samt fodstatus. HbA1c og blodtryk måles op til 3-4 gange årligt. Der anbefales opmærksomhed på eventuel uerkendt atrieflimren i forbindelse med blodtryksmåling.
Behandlingsmål fremgår af Tabel 26.2 og uddybes i teksten herunder.
Blodtryk
- behandlingsmål: Hjemmeblodtryk <130/80 mmHg
- ACE-hæmmer eller angiotensin-receptor-blokker er førstevalgspræparater
- ved høj biologisk alder og behandlingsresistens kan det være nødvendigt efter individuel vurdering at acceptere et højere blodtryk, f.eks. SBT 130-145 mmHg, for at undgå uhensigtsmæssige hændelser, for eks. ortostatisme
Lipider
For patienter med diabetes uden kendt CVD og uden øvrige risikofaktorer:
- behandlingsmål: LDL-kolesterol <2,6 mmol/l og mindst 50% reduktion fra baseline
For patienter med diabetes og følgende risikofaktorer: diabetesrelateret albuminuri (UACR >30mg/g)/eGFR<60 eller ≥2 af følgende andre risikofaktorer: hypertension, familiær disposition til CVD eller aktiv rygning:
- behandlingsmål: LDL-kolesterol <1,8 mmol/l og mindst 50% reduktion fra baseline
For alle patienter med diabetes og dokumenteret IHS (AKS, CABG/PCI eller KAG/hjerte-CT med mindst to major epikardielle kar med >50 % stenose), eller diagnosticeret symptomatisk PAD eller transitorisk cerebral iskæmi (TIA)/iskæmisk apopleksi, hvor ultralyd af halskar har vist signifikant plaque:
- behandlingsmål: LDL <1,4 mmol/l og mindst 50% reduktion fra baseline
For T1D patienter med høj risiko (mikroalbuminuri eller nefropati), eller høj risiko estimeret ud fra www.sdcc.dk/T1riskengine:
- behandlingmål: LDL-mål <1,8 mmol/l
Hvis LDL-mål ikke opnås med maksimalt tolereret statindosis eller ved statinintolerans, da tillægges ezetemibe (evt. anionbytter) og dernæst overvejes PCSK9-hæmmer (Kapitel 28: Dyslipidæmi, Figur 28.1). Vær opmærksom på medicinrådets kriterier for PCSK9-hæmmere.
Tromboseprofylakse
- Primær profylakse med acetylsalicylsyre (ASA) anbefales ikke rutinemæssigt til patienter med diabetes
- Til patienter med diabetes og IHS eller med høj risiko for CVD (f.eks med albuminuri/nefropati) anbefales ASA 75 mg/dag
- Til patienter med diabetes og symptomatisk PAD anbefales clopidogrel eller ASA 75 mg/dag (Kapitel 33: Perifer arteriesygdom). ASA 75 mg x 1 sammen med rivaroxaban 2,5 mg x 2 skal gives livslangt til alle med revaskularisering under ligamentum inguinale. Sidstnævnte kan overvejes til ikke-revaskulariserede patienter med PAD i høj tromboserisiko (samtidig polyvaskulær sygdom, diabetes, nyresvigt eller hjertesvigt) og overvejes til patienter med nye kardiovaskulære hændelser trods ASA/clopidogrel som monoterapi
- Ved tidligere apopleksi/TIA anbefales clopidogrel 75 mg/dag
- efter AKS tillægges til ASA en ADP-receptorblokker i 12 måneder (ticagrelor, clopidogrel eller prasugrel). Hos udvalgte patienter kan man overveje forlænget behandling med ADP-receptorblokker eller ASA + rivaroxaban 2,5 mg x 2 (Kapitel 1: Akut koronart syndrom samt Kapital 3: Kronisk koronart syndrom) Efterbehandling (præparatkombination, behandlingsvarighed) med ASA, ADP-receptorblokker og evt. perorale antikoagulantia bør defineres af det invasive center, og bør senest være specificeret af kardiolog ved afslutningen af rehabiliteringsforløbet (Kapitel 1: Akut koronart syndrom)
- hos patienter med diabetes og atrieflimren/atrieflagren er der indikation for AK-behandling (Kapitel 15: Atrieflimren og atrieflagren). Proliferativ diabetisk retinopati kontraindicerer ikke antitrombotisk behandling eller AK-behandling.
Øvrig risikomodulerende behandling som kan overvejes til patienter med T2D med nyresygdom
- To nyere studier har påvist at behandling med den non-steroide aldosteron-antagonist, finerenon, reducerer udviklingen af nyresvigt og kardiovaskulær sygdom hos patienter med type 2 diabetes med eGFR >25 mL/min/1.73m2 og urin albumin/kreatinin ratio >30 mg/g trods maksimalt tolerable doser af ACE-hæmmer/ARB
- Der gives aktuelt tilskud til at behandle udvalgte patienter (T2D med eGFR 25-60 ml/min/1,73 m2 og albuminuri >30 mg/g) trods behandling med de for patienten maksimalt tolerable doser af ACE-hæmmer/ARB og SGLT2-hæmmer). Behandlingen skal iværksættes af eller konfereres med en nefrolog eller endokrinolog. Se www.endocrinology.dk for mere information.
Tabel 26.2: Behandlingsmål for kardiovaskulære risikofaktorer hos patienten med diabetes | |
Risikofaktor | Mål |
|---|---|
Hjemmeblodtryk | <130/80 mmHg |
LDL-kolesterol Ingen manifest CVD eller CVD-risikofaktorer Ingen CVD, men flere CVD-risikofaktorer Dokumenteret IHS eller symptomatisk PAD eller iskæmisk apopleksi/TIA | <2,6 mmol/l og mindst 50% reduktion fra baseline. <1,8 mmol/l og mindst 50% reduktion fra baseline ≤1,4 mmol/l og mindst 50% reduktion fra baseline |
HbA1c | Generelt <53 mmol/mol. Mål individualiseres under hensyntagen til komorbiditet, alder, DM-varighed (se Afsnit 26.5) |
Antitrombotisk behandling | ASA 75 mg daglig ved kendt IHS, kan desuden overvejes ved meget høj risiko (flere risikofaktorer) Ved symptomatisk PAD: Clopidogrel eller ASA 75mg daglig. ASA 75mg x 1 + rivaroxaban 2,5 mg x 2 skal gives (livslangt) til alle med revaskularisering under ligamentum inguinale og bør også overvejes til diabetes patienter, som ikke er revaskulariseret Ved apopleksi/TIA: Clopidogrel 75 mg daglig Efter AKS: ASA (livslangt) + ADP-receptorblokker (12 måneder, evt. længere) (se Afsnit 26.4) |
26.5 Antihyperglykæmisk behandling af patienter med T2D
Behandlingsmål for hbA1c
HbA1c ≤48 mmol/mol
Bør tilstræbes, hvor det er gennemførligt uden større risiko for hypoglykæmi. Dette anses for at være vigtigt for forebyggelsen af komplikationer på lang sigt.
HbA1c ≤53 mmol/mol
Senere i forløbet kan en stram kontrol blive tiltagende vanskelig, og der må sættes individuelle mål for behandlingen, hvor risikoen for hypoglykæmi og det realistisk opnåelige opvejes over for risikoen for diabetiske komplikationer.
HbA1c ≤58 mmol/mol
Hos skrøbelige patienter (lang diabetesvarighed, fremskreden alder, megen ko-morbiditet) og ved svingende blodglukose, hvor polyfarmaci inkluderer lægemidler med risiko for hypoglykæmi.
HbA1c 58-70 mmol/mol
Hos patienter, hvor det primære behandlingsmål er symptomfrihed, kan et HbA1c på 58-70 mmol/mol være acceptabelt.
Farmakologisk behandling af T2D fremgår af Figur 26.1 og Tabel 26.3 og gennemgås nedenfor
| Figur 26.1: Behandling af T2D |
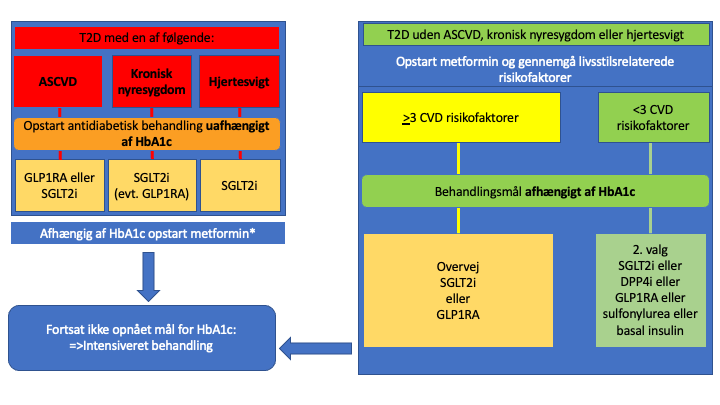 |
| GLP1RA = GLP-1-RA; SGLT2i = SGLT-2-hæmmer; DPP4i = DPP4-hæmmer. ASCVD (atherosklerotisk hjertekarsygdom) = iskæmisk hjertesygdom, cerebral iskæmi eller PAD. Hjertesvigt = både med nedsat og bevaret LVEF. Kronisk nyresygdom = nedsat nyrefunktion (eGFR<60 mlImin/1.73m2) og/eller albuminuri (>30 mg/g). CVD risikofaktorer: Alder > 60 år; Mandligt køn; Familiær disposition til tidlig kardiovaskulær sygdom (<55 år for mænd, <65 år for kvinder); Dysreguleret hypertension > 130/80 mmHg trods behandling; LDL-kolesterol > 1,8 mmol/l trods behandling; Rygning > 10 pakkeår. Supplerende valg af behandling baseres på glukosesænkende effekt (og risiko for hypoglykæmi), potentiel vægtreducerende effekt (GLP-1-RA og SGLT-2-hæmmer), egen insulinproduktion, potentielle bivirkninger, pris og patientens præferencer i øvrigt. *, Der er ikke sikker evidens for om metformin bør ordineres afhængigt eller uafhængigt af HbA1c |
1. valg af glukosesænkende lægemidler som organbeskyttelse uafhængigt af HbA1c:
- Ved klinisk CVD er der evidens for, at behandling med SGLT-2-hæmmere (empagliflozin, dapagliflozin og canagliflozin) eller GLP-1-RA (liraglutid, semaglutid og dulaglutid) sænker mortaliteten og den kardiovaskulære risiko uafhængig af HbA1c målet
- SGLT-2-hæmmere reducerer risiko for hospitalisering for hjertesvigt, især ved kendt hjertesvigt, men også i mindre grad blot ved anden CVD
- Ved nyresygdom (eGFR 20-60 mL/min/1.73m2) eller albuminuri (30mg/g) bør SGLT-2-hæmmere også vælges grundet en dokumenteret nyre- og hjertebeskyttende effekt
- Ved eGFR <45mL/min/1.73m2 falder den glukosesænkende effekt ved anvendelse af SGLT-2-hæmmere, men på trods af dette bør behandling fortsættes ned til eGFR 20 mL/min/1.73m2., da den hjerte- og nyrebeskyttende effekt er bevaret ved lav GFR.
- Initiering af SGLT-2-hæmmere behandling kan medføre et forbigående fald i GFR. Reduktion af diuretika-dosis kan være nødvendigt ved initiering af behandling med SGLT-2-hæmmere, men var ikke standard i de kliniske randomiserede studier
- SGLT-2-hæmmere eller GLP-1-RA anvendes ikke til patienter med T1D, dette gælder også ved hjertesvigt
- Grundet manglende erfaring bør GLP-1-RA anvendes med forsigtighed ved svært hjertesvigt
2. valg af glukosesænkende lægemiddel:
- Metformin er andet valg af glucosesænkende lægemiddel ved ASCVD, nyresygdom eller hjertesvigt
- Hvis der ikke er ASCVD, nyresygdom eller hjertesvigt, er metformin forsat 1. valg af glukosesænkende lægemiddel
- Metformin er kontraindiceret ved eGFR <30 mL/min/1.73m2, men kan anvendes i lav dosering (500 mg x 2 daglig) ved stabil eGFR 30-45 mL/min/1.73m2
3. valg glukosesænkende lægemidler (Tabel 26.3):
- DPP4-hæmmer, undtaget saxagliptin (anvendes ikke i kombination med GLP-1-ra)
- Sulfonylurinstoffer (gliclazid eller glimepirid foretrækkes). Anvendes ikke i kombination med insulin.
- Insulin kan anvendes ved svær dysregulering. Opstartes som oftest i samråd med endokrinolog. Anvendes ikke i kombination med sulfonylurinstoffer.
Tabel 26.3: Supplerende valg af behandling af T2D ved stabil hjertesygdom |
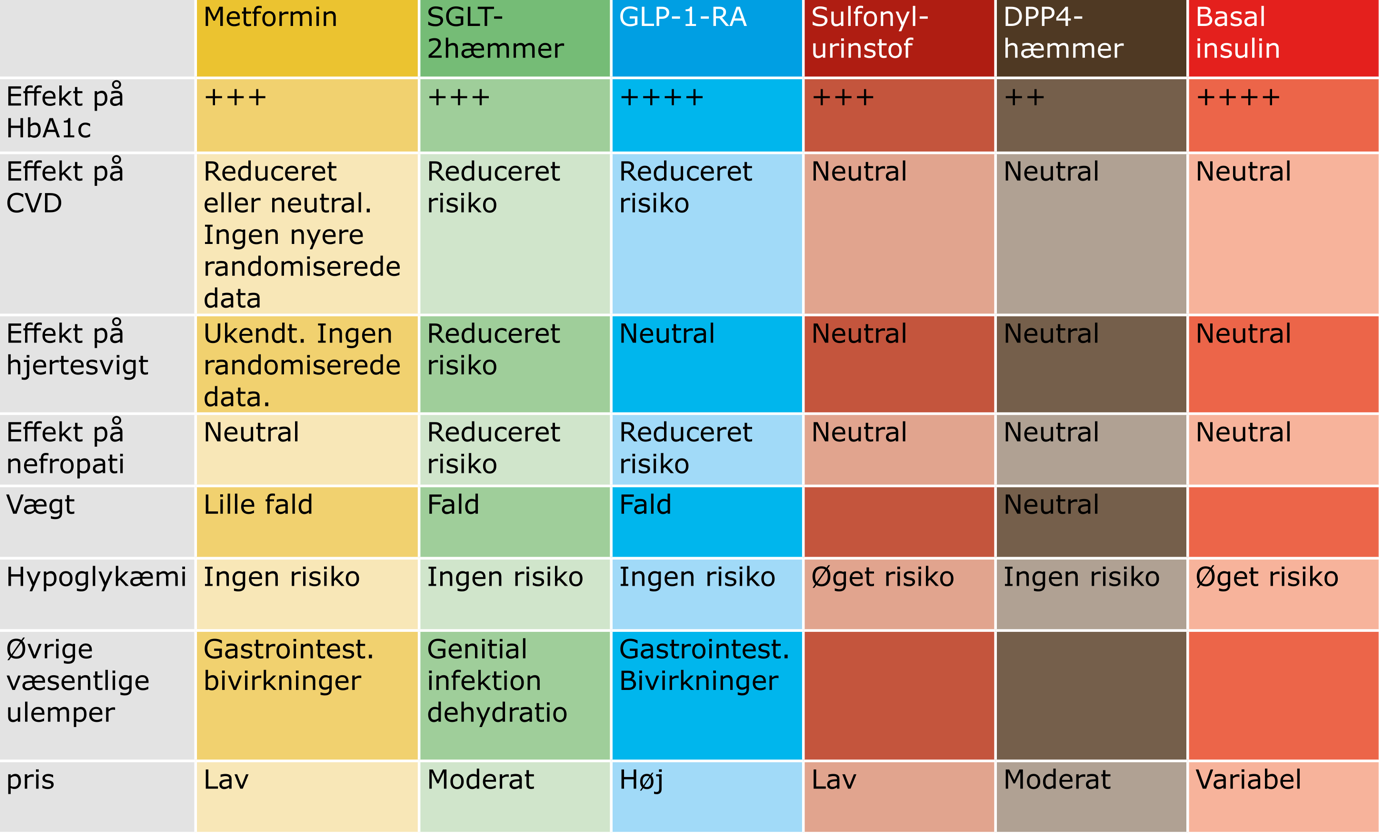 |
For intensiveret behandling med glukosesænkende lægemidler henvises til Dansk Endokrinologisk Selskabs NBV på www.endocrinology.dk.
Ved kompliceret diabetesbehandling konfereres med endokrinolog angående den samlede glucosesænkende behandling.
Patienter med prædiabetes bør tilbydes livsstilsintervention i primærsektoren med samtidig screening af øvrige risikofaktorer. Der mangler evidens for effekt af glucosesænkende behandling til disse patinter.
26.6 Behandling af ved diabetes under akut hjertesygdom
- Se Tabel 26.4
Tabel 26.4: Behandlingsprincipper for hyperglykæmi og diabetes under akut hjertesygdom | |
Patient med T1D |
|
Generelt til alle med blodglukose (BS) >10 mmol/L som ikke har T1D |
|
Cirkulatorisk stabil patient med T2D uden betydeligt forhøjet BS (< 15 mmol/L) |
|
Cirkulatorisk ustabil patient med T2D |
|
26.7 Behandling ved stabil og akut iskæmisk hjertesygdom
- Ved såvel stabil IHS, som ved AKS, følges de generelle retningslinjer for antitrombotisk behandling og revaskularisering (Kapitel 1: Akut koronart syndrom og Kapitel 3: Kronisk koronar syndrom). Således kan PCI overvejes som alternativ til CABG hos patienter med diabetes medmindre patienten har kompleks koronar hjertesygdom (SYNTAX score ≥22) eller HFrEF og signifikant 2-kars koronar hjertesygdom eller ved 3-kars koronar hjertesygdom.
- Ved invasiv undersøgelse med anvendelse af iodholdig røntgenkontrast skal man være opmærksom på samtidig metforminbehandling (Kapitel 35: Farmaka og kardiovaskulære komplikationer, Afsnit 35.2.6).
26.8 Behandling af hjertesvigt ved diabetes
- Behandling af hjertesvigt følger generelt retningslinjerne for patienter uden diabetes (Kapitel 5: Kronisk hjertesvigt), hvor opstart af SGLT-2-hæmmere anbefales tidligt i forløbet, dog ikke til patienter med T1D hvor SGLT-2-hæmmere er kontraindiceret. Pioglitazon og saxagliptin er kontraindiceret til patienter med T2D og hjertesvigt.
26.9 Rehabilitering
- alle hjertepatienter med nydiagnosticeret diabetes skal tilbydes sygdomsspecifik patientuddannelse og rehabilitering; ved AKS i et samordnet rehabiliteringsprogram (Kapitel 29: Hjerterehabilitering). I den forbindelse bør alle fysisk aktive patienter med diabetes være fortrolige med at måle deres blodglukose og undervises i forebyggelse og behandling af hypoglykæmi.
26.10 Organisation
- Opfølgning af diabetes foregår i almen praksis eller ved endokrinolog, vejledt af HbA1c-niveau og komorbiditet samt lokale aftaler
- Patienter med prædiabetes bedømt ved HbA1c i intervallet 42-47 mmol/mol og/eller FPG i intervallet 6,0-6,9 mmol/l kan screenes årligt for udvikling af diabetes og bør tilbydes livsstilsintervention i primærsektoren med samtidig screening af øvrige risikofaktorer
- Ved mistanke om CVD i form af IHS eller hjertesvigt henvises patienten med diabetes til lokal hjerteklinik
- Der anbefales et tæt samarbejde mellem kardiologer og endokrinologer omkring patienter med diabetes og samtidig CVD
- Komplicerede og/eller dysregulerede patienter med diabetes bør konfereres med endokrinolog vedrørende umiddelbar behandling og eventuel endokrinologisk opfølgning


