34. Forebyggelse af hjertesygdom
34.1 Baggrund
Kapitel 34 præsenterer en måde at estimere en patients risiko ved hjælp af SCORE2 og SCORE2-OP risikoestimering (Figur 34.1) og supplerende estimering af relativ risiko for udvalgte individer. Kapitlet er ikke en entydig facitliste og bør benyttes som understøttende redskab til klinikere i dialogen med patienter omkring forebyggelse og fremtidig medicinsk behandling.
Kardiovaskulær sygdom, omfattende iskæmisk hjertesygdom, apopleksi og perifer karsygdom (PAD), er en betydelig årsag til tidlig død og en af de væsentligste årsager til sygelighed og nedsat livskvalitet. Den individuelle risiko for kardiovaskulær sygdom er stærkt forbundet med modificérbare risikofaktorer.
Der foreligger betydelig videnskabelig dokumentation for, at modifikation af disse risikofaktorer nedsætter sygelighed og dødelighed for personer både med og uden diagnosticeret kardiovaskulær sygdom. Hovedparten af det markante fald i dødelighed af iskæmisk hjertesygdom, man har set i de seneste årtier, kan tilskrives forbedret primær og sekundær forebyggelse, dels ved forbedret risikofaktorprofil i befolkningen og dels ved bedre implementering af medicinsk behandling.
Det bør fremhæves, at strukturelle tiltag, som påvirker risikofaktorer bredt i befolkningen, eksempelvis rygeforbud, høje afgifter på tobak, reduceret saltindtag og reduceret indtag af mættet fedt, er meget omkostningseffektive og endvidere understøttende for individuel forebyggelse.
Denne behandlingsvejledning omfatter klinisk primær og sekundær forebyggelse.
34.2 Primær og sekundær forebyggelse
Forebyggelse af kardiovaskulær sygdom omfatter såvel primær som sekundær forebyggelse.
Primær forebyggelse iværksættes efter risikovurdering. Der er ikke evidens for systematisk risikovurdering (screening) i befolkningen, hvorfor denne vil være individuel. Individuel risikovurdering bør dog stærkt
overvejes hos personer med:
- multiple risikofaktorer eller betydelig påvirket enkeltstående risikofaktor (hypertension, rygning, hyperkolesterolæmi, familiær disposition til kardiovaskulær sygdom og andre væsentlige risikofaktorer (qualifiers), se venligst Afsnit 34.3)
- type 1 og type 2 diabetes
- familiær hyperkolesterolæmi
- præmatur kardiovaskulær sygdom (<55 år hos mænd og <60 år hos kvinder) hos 1. grads slægtninge eller personer med særlig høj risiko
- obstruktiv søvnapnø eller erektil dysfunktion
- svært og moderat nedsat nyrefunktion hhv. eGFR <30 mL/min/1,73m 2og eGFR 30-60 mL/min/1,73 m2
Sekundær profylakse iværksættes hos alle patienter med erkendt kardiovaskulær sygdom.
34.3 Risikovurdering
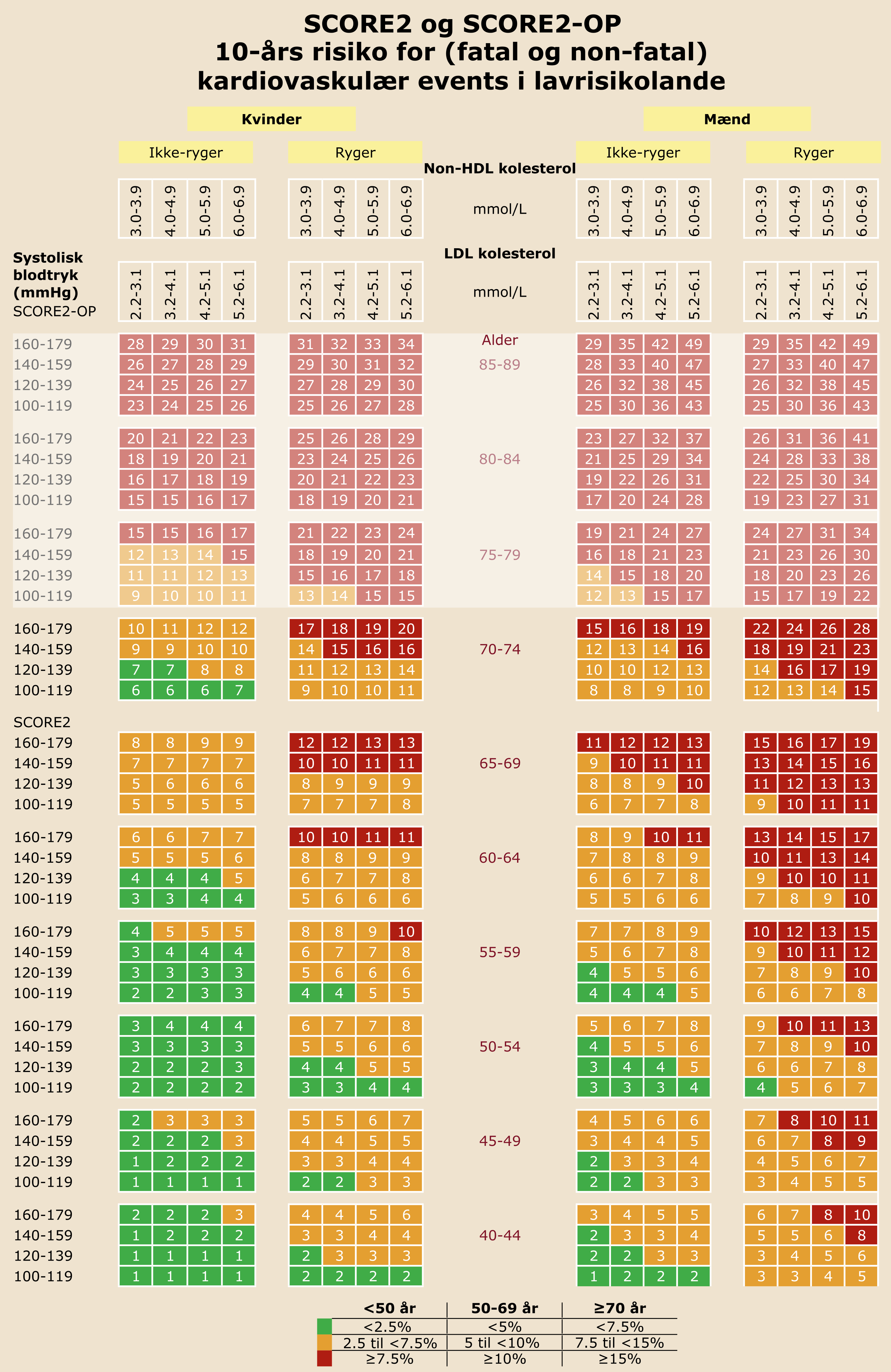
Med henblik på fastlæggelse af en strategi for eventuel intervention samt behandlingsmål foretages en risikovurdering af den enkelte person og intervention rettes mod den samlede risiko frem for enkelte risikofaktorer. Patienter med diabetes eller erkendt kardiovaskulær sygdom betragtes som værende i høj eller meget høj risiko. For personer uden erkendt kardiovaskulær sygdom eller diabetes anvendes SCORE2-skemaet til bestemmelse af total kardiovaskulær morbiditets- og mortalitetsrisiko. I Danmark anvendes SCORE2 skemaer for lavrisikolande (Figur 34.1).
SCORE2 er en nyligt opdateret version af den forudgående SCORE. SCORE2 medtager nu non-fatale events (myokardieinfarkt og apopleksi) og er opdateret til at afspejle en mere nutidig risikofordeling i befolkningen.
SCORE2-OP (Older Persons) er en udvidelse af SCORE2 for personer ≥ 70 år, og indgår i Figur 34.1. SCORE2-OP til personer >75 år gives ikke den samme anbefaling i den nationale behandlingsvejledning, grundet manglende evidens for effekten af intervention i denne gruppe. Denne del af skema skal tolkes som vejledende til den samlede risikovurdering af om personer bør tilbydes behandling.
Det skal nævnes at ældre personer generelt har en højere risiko for iskæmiske hændelser, men at en eventuel behandling skal bygge på en samlet vurdering i forhold til bivirkning versus gavn for det enkelte individ.
For at lette arbejdet i klinisk praksis med SCORE2, er skemaet suppleret med LDL kolesterol, da non-HDL kolesterol ikke fremgår af de normale laboratorietal, og vi i Danmark primært bruger LDL kolesterol.
Figur 34.1: Den europæiske SCORE2 og SCORE2-OP tabel for lavrisikolande, ESC 2021. Absolut risiko for kardiovaskulær mortalitet og morbiditet indenfor 10 år afhængig af øvrige risikofaktorer |
|
Systolisk blodtryk i Figur 34.1 er målt ved klinikblodtryksmåling, hvorfor man bør lægge 5 mmHg til det målte hjemmeblodtryk før brug af skemaet.
Anbefaling om at opstarte forebyggende medicinsk behandling ved følgende risiko-estimater:
- Alder 40-59 år: SCORE2 >5.0%
- Alder 60-69 år: SCORE2 >7.5%
- Alder 70-75 år: SCORE2-OP >10.0%
- Alder +75: individuel vurdering
De aldersjusterede risikogrænser med lavere tærskel for intervention hos de unge og højere tærskel hos de ældre er valgt af 2 årsager: 1) for at sikre at unge personer med høj livstidsrisiko tilbydes forebyggende behandling og 2) for at undgå at alle ældre uden tilstedeværelse af risikofaktorer tilbydes behandling.
Særlige problemstillinger:
Isoleret hypertension og dyslipidæmi:
- hjemmeblodtryk eller døgnblodtryk i dagtid >155/95 mmHg (se Kapitel 27: Arteriel hypertension) bør isoleret set behandles uanset samlet SCORE2.
- familiær dyslipidæmi (se Kapitel 28: Dyslipidæmi), hvor SCORE2 ikke anvendes.
Væsentlige risikofaktorer (qualifiers), som ikke er omfattet af SCORE2, vil modificere det opnåede risikoestimat. Qualifiers kan ikke betragtes som ligeværdige, men kan indgå som supplement til den samlede kliniske risikovurdering.
Qualifiers er f.eks. familiær disposition til præmatur hjertekarsygdom, fysisk inaktivitet, svær psykiatrisk sygdom, abdominal fedme og systemisk inflammatoriske lidelser. Derudover patienter med dyslipidæmi (høj plasmakoncentration af triglyceridholdige lipoproteiner). Endelig lav socioøkonomisk status og psykosociale faktorer. Psykosociale faktorer indbefatter manglende socialt netværk, arbejds- og familierelateret stress, depression og angst som alle er associeret med øget risiko for udvikling af kardiovaskulær sygdom (eller forværring af prognosen ved erkendt kardiovaskulær sygdom).
Risikovurdering vha. SCORE2 kan suppleres med kliniske og billeddiagnostiske undersøgelser hos patienter med moderat risiko, hvor det vil kunne have betydning for behandlingsstrategien. Dette kan indbefatte:
- ankel-arm-indeks (ABI)
- ultralydsundersøgelse af a. Carotis
- non-kontrast CT mhp. coronar calcium score (CACS), kan indgå i en individuel vurdering. Da det fortsat er uklart, om den samme effekt kan opnås ved at bestemme risiko for hjertekarsygdom med SCORE2 og opstarte primær forebyggelse i henhold til guidelines, har vi valgt endnu ikke at anbefale screening med non-kontrast CT.
34.4 Interventionsstrategi
Strategien mht. intervention samt behandlingsmålene afhænger af personens/patientens risiko. Der henvises endvidere til DCS’ behandlingsvejledninger Kapitel 26: Diabetes og hjertesygdom, Kapitel 27: Arteriel hypertension og Kapitel 28: Dyslipidæmi.
34.4.1 Personer med lav-moderat risiko
- rådgivning om livsstil.
- der er traditionelt ikke indikation for farmakologisk intervention, men bør overvejes ved høj livstidsrisiko eller ved tilstedeværelse af andre ”risk qualifiers”.
- ved grad 1 hypertension (hjemmeblodtryk eller døgnblodtryk i dagtid 135-155/85-95 mmHg) anbefales medicinsk behandling, hvis livsstilsintervention ikke har normaliseret blodtrykket.
- primært mål: Plasma LDL-kolesterol < 2,6 mmol/L
34.4.2 Personer med høj risiko
- intervention overfor livsstilsfaktorer
- medicinsk behandling, hvis nødvendig for at nå behandlingsmål og såfremt
- SCORE2 >5,0% for de 40-59 årige
- SCORE2 >7,5% for de 60-69 årige
- SCORE2-OP >10% for de 70-75 årige
- der anbefales ikke behandling med acetylsalicylsyre (ASA), såfremt patienten ikke har erkendt iskæmisk hjertesygdom
- hos alle patienter med diabetes foretages livsstilsintervention omfattende sygdomsspecifik patientuddannelse, diætvejledning/behandling, rygeafvænning og rådgivning/program for fysisk aktivitet både ved debut og senere hen ved behov. Mindst årligt udføres bestemmelse af lipider, urin-albumin/kreatinin ratio og fodstatus. HbA1c og blodtryk måles mindst 3-4 gange årligt
Behandlingsmål:
- primært mål: Plasma LDL-kolesterol <2,6 mmol/L og LDL ≤50% af udgangsværdien. Dette er også det anbefalede mål for patienter med diabetes uden risikofaktorer som er ≥40år
- i visse tilfælde kan der være indikation for PCSK9-hæmmere, hvis målet ikke opnås (se Kapitel 28: Dyslipidæmi)
- hjemmeblodtryk eller døgnblodtryk i dagtid <135/85 mmHg, hos diabetes patienter er behandlingsmålet <130/80 mmHg. Hos personer uden diabetes og ældre end 80 år er behandlingsmålet et systolisk hjemmeblodtryk eller døgnblodtryk i dagtid <145 mmHg (Kapitel 27: Arteriel Hypertension). ACE-hæmmer eller ARB er førstevalgspræparater ved diabetes (pga. nefroprotektive egenskaber).
34.4.3 Personer med meget høj risiko
- intervention overfor livsstilsfaktorer
- stort set alle patienter bør behandles med statin. Medicinsk behandling af patienter med kardiovaskulær sygdom bør desuden omfatte ASA samt evt. betablokker og ACE-hæmmer
- ved diabetes og symptomatisk PAD anbefales clopidogrel eller ASA 75 mg/dag som ligeværdige præparater og ved tidligere apopleksi/TIA anbefales clopidogrel 75 mg/dag (se Kapitel 33: Perifer arteriesygdom). Ved diabetes og kendt kardiovaskulær sygdom anbefales ASA 75 mg dagligt og kan desuden overvejes ved meget høj risiko (flere risikofaktorer)
Behandlingsmål:
- primært mål: Plasma LDL-kolesterol <1,4 mmol/L og LDL-kolesterol ≤50% af udgangsværdien (gælder kun patienter med dokumenteret iskæmisk hjertesygdom, PAD eller iskæmisk apopleksi. For øvrige inklusiv patienter med diabetes og mikroalbuminuri, moderat nedsat nyrefunktion eller flere risikofaktorer er målet <1,8 mmol/l ved primær prævention).
Dette søges opnået ved brug af statiner. Hos patienter efter akut koronart syndrom anbefales det, at ezetimibe overvejes, hvis ovenstående LDL-kolesterol mål ikke nås – ikke mindst hos diabetesgruppen. I visse tilfælde kan der være indikation for PCSK9-hæmmer (se Kapitel 28: Dyslipidæmi) - hjemmeblodtryk eller døgnblodtryk i dagtid<130/80 mmHg. Eventuel behandling bør inkludere ACE-hæmmer eller ARB. Hos personer ældre end 80 år uden diabetes, nyresygdom eller kardiovaskulær sygdom er behandlingsmålet generelt systolisk hjemmeblodtryk eller døgnblodtryk i dagtid <145mmHg (se Kapitel 26: Diabetes og hjertesygdom). ACE-hæmmer eller ARB er førstevalgspræparater ved diabetes
- behandlingsmål for HbA1c bør individualiseres, se Kapitel 26: Diabetes og hjertesygdom
34.5 Livstilsintervention
Rådgivning om livsstil er essentiel.
Fysisk aktivitet
- alle bør informeres om betydningen af fysisk træning samt rådgives om, hvordan man træner
- fysisk aktivitet nedsætter risikoen via flere mekanismer, herunder normalisering af endotelfunktion, blodtrykssænkning, forbedret lipidprofil og nedsat insulinresistens
- for voksne mellem 18 og 65 år gælder:
- vær fysisk aktiv mindst 30 minutter om dagen. Aktiviteten skal være med moderat til høj intensitet og ligge ud over almindelige kortvarige dagligdagsaktiviteter. Hvis de 30 minutter deles op, skal aktiviteten vare mindst 10 minutter.
- mindst 2 gange om ugen skal der indgå fysisk aktivitet med høj intensitet af mindst 20 minutters varighed for at vedligeholde eller øge konditionen og muskelstyrken. Der skal indgå aktiviteter, som øger knoglestyrken og bevægeligheden.
- fysisk aktivitet ud over det anbefalede vil medføre yderligere sundhedsmæssige fordele.
For nærmere info om anbefalinger henvises til Sundhedsstyrelsens anbefalinger.
Rygning
- alle rådgives til at undgå aktiv og passiv rygning
- Very Brief Advice (VBA) metoden kan anvendes til rygestop; har vist sig effektivt til rygestop og er anbefalet af Sundhedsstyrelsen
- der bør rådgives om mulighed for nikotinsubstitution og/eller medicinsk behandling
- e-cigaretter (med og uden nikotin) anbefales ikke som del af rygeafvænning pga. mulig negativ helbredsmæssig effekt.
Vægttab
- vægttab har gavnlig effekt på en række risikofaktorer
- der bør stiles mod taljemål under 94 cm for mænd og 80 cm for kvinder og ved primær profylakse mod BMI <25kg/m2 hos individer <60 år.
- det er endnu usikkert om medicinsk eller kirurgisk behandling af overvægt har effekt på kardiovaskulær risiko, men der er dog stigende evidens, som antyder en sammenhæng (der henvises til denne artikel på www.sundhed.dk samt behandlingsvejledning fra Dansk Endokrinologisk Selskab)
Kost
- sund kost nedsætter risikoen gennem flere mekanismer, herunder vægttab, forbedret lipidprofil, blodtrykssænkning og bedret glukose-regulation
- sund kost omfatter frugt og grøntsager, fuldkornsprodukter, fedtfattige mejeriprodukter, fisk og magert kød
- højst 10% af kostens energiindhold bør stamme fra mættede fedtstoffer
- transfedtsyrer bør undgås
- 30-45g fibre fra fuldkornsprodukter, frugt og grønt.
- 600g frugt og grønt dagligt
- fisk mindst 2 gange ugentligt. Olieholdige fisk og omega-3-fedtsyrer har særlige gavnlige egenskaber. Foreliggende data tyder på, at disse egenskaber ikke kan opnås med fiskeolie kosttilskud, der derfor ikke anbefales.
- alkoholindtag bør være lavt og der opfordres til at følge Sundhedsstyrelsens anbefalinger svarende til højest 10 genstande om ugen og højest 4 genstande på samme dag (Sundhedsstyrelsens råd om alkohol).
- Link til Fødevarestyrelsens 10 kostråd