14. Antikoagulationsbehandling
Dette kapitel omhandler behandling med antikoagulantia (AK-behandling), som beskrives i separate afsnit om direkte orale antikoagulantia (DOAK), vitamin K-antagonister (VKA) og lavmolekylære hepariner (LMH).
14.1 Indikationer for AK-behandling
De specifikke kriterier for at stille indikationen for AK-behandling omtales i de sygdomsspecifikke kapitler der er henvist til i nedenstående tabel.
Tabel 14.1: Indikationer for AK-behandling og mulige behandlingsvalg | |||
Indikation | DOAK | VKA | LMH |
|---|---|---|---|
Atrieflimren/-flagren, herunder i forbindelse med kardiovertering (se Kapitel 15: Atrieflimren og atrieflagren og Kapitel 16: Kardiovertering af atrieflimren/atrieflagren) | + 1. valg i fravær af kontra-indikationer | + | +* |
Venøs tromboemboli | + 1. valg | + | + |
Cancer-associeret trombose (se Kapitel 12: Lungeemboli og dyb venetrombose, Afsnit 12.4) | +** | ÷ | + |
Kronisk tromboembolisk pulmonal hypertension (CTEPH) | (+) Begrænset erfaring | + | + |
Intrakavitære tromber | + | + | + |
Mekaniske hjerteklapper | ÷ | + | + |
Moderat eller svær mitralstenose | ÷ | + | + |
Antifosfolipid syndrom, især hvis triple positiv | ÷ | + | + |
Tromboseprofylakse | (+***) | ÷ | + |
Trombose i portalvene-gebetet | (+)**** | + | + |
Grøn: Kan anvendes. Gul: Kan anvendes under visse omstændigheder. Rød: Frarådes. *LMH er aldrig undersøgt ved atrieflimren som langtidsforebyggelse af apopleksi og bør derfor kun anvendes, når behandling med andre antikoagulantia ikke er mulig. **DOAK anses som førstevalg under hensynstagen til cancertype og anti-neoplastisk behandling (se Kapitel 12: Lungeemboli og dyb venetrombose, afsnit 12.4) ***DOAK er i Danmark kun godkendt som tromboseprofylakse ved elektiv total hofte- eller knæalloplastik. Kapitlets forfattere og referenter finder det acceptabelt at anvende DOAK (f.eks. rivaroxaban 10 eller 20 mg x 1 dagligt) til patienter med tidligere venøs tromboemboli (VTE), der ikke længere er i fast AK-behandling men har behov for kortvarig tromboseprofylakse udenfor hospitalsregi, f.eks. i forbindelse med længere flyrejse. ****DOAK kan anvendes på lige fod med VKA og LMH hos patienter uden levercirrose eller patienter med kompenseret levercirrose (Child Pugh A). Splanknisk trombose omtales ikke yderligere i dette kapitel. Der henvises til retningslinjen ”Splanknisk trombose, diagnostik og behandling” udgående fra Dansk Selskab for Gastroenterologi og Hepatologi. | |||
14.1.1 Antikoagulation i forbindelse med farmakologisk eller elektrisk kardiovertering af atrieflimren/atrieflagren (afli/afla)
Generelle forhold og overordnede strategier for kardiovertering beskrives i kapitel 16: Kapitel 16: Kardiovertering af atrieflimren/atrieflagren.
Varighed af afli/afla længere end 48 timer
Kardiovertering ved afli/afla varighed > 48 timer kræver terapeutisk antikoagulation i minimum 3 uger uanset CHA2DS2-VASc-score.
Ved behov for kardiovertering tidligere, kan der foretages transesophageal ekkokardiografi. Såfremt denne er uden tegn til intrakavitære tromber, kan kardiovertering foretages tidligst 2 timer efter opstart af terapeutisk AK-behandling med DOAK eller LMH.
Der gives terapeutisk AK-behandling i minimum 4 uger efter kardiovertering uanset CHA2DS2-VASc-score.
Varighed af afli/afla kortere end 48 timer
Patienter der ikke er antikoagulerede i forvejen, opstartes i terapeutisk AK-behandling med DOAK (Tabel 14.3) eller LMH (Tabel 14.4) og kan kardioverteres 2 timer efter første dosis. NB: Ved hæmodynamisk instabilitet må gøres akut DC-konvertering og ikke afvente 2 timer efter første dosis.
Hvis varigheden anamnestisk ikke med sikkerhed er under 48 timer foretages transesophageal ekkokardiografi forud for konvertering.
Der gives terapeutisk AK-behandling i minimum 4 uger efter kardiovertering.
14.2 Kontraindikationer for AK-behandling
For præparatspecifikke kontraindikationer henvises til www.pro.medicin.dk. Dog bør nævnes, at DOAK-behandling er kontraindiceret hos patienter med mekaniske hjerteklapper, moderat/svær mitralstenose, triple positiv antifosfolipidsyndrom og svært nedsat nyrefunktion (kreatinin clearance/eGFR lavere end 15 ml/min for rivaroxiban, apixaban og edoxaban).
Alvorlig eller livstruende aktiv blødning kontraindicerer AK-behandling. Aktiv blødning under AK-behandling kan kræve pausering og eventuelt reversering af AK-behandlingen, indtil der er opnået blødningskontrol (se Afsnit 14.7 Blødning under AK-behandling). Herefter kan AK-behandlingen hos de fleste patienter genoptages (se Afsnit 14.7.4 Genoptagelse af AK-behandling efter blødning).
Tidligere alvorlig/livstruende AK-associeret blødning, særligt intracerebral blødning, kan kontraindicere AK-behandling. Oftest vil behandlingen dog kunne genoptages, men kræver særlig opmærksomhed, herunder håndtering af risikofaktorer for blødning, se Afsnit 14.7.4 Genoptagelse af AK-behandling efter blødning. Kateterbaseret aurikellukning kan overvejes hos udvalgte patienter med atrieflimren/atrieflagren med absolut kontraindikation for AK-behandling under hensyntagen til procedurerelateret komplikationsrate, samt om patienten forventes at kunne tolerere obligatorisk efterbehandling med trombocythæmmer.
Leverfunktionsnedsættelse komplicerer AK-behandling og kræver involvering af specialister. Det samme gælder svær trombocytopeni (se Tabel 14.8) og koagulationsforstyrrelser medførende betydeligt øget blødningstendens.
14.3 Varighed af AK-behandling
Behandlingsvarigheden afhænger af indikationen for AK-behandling. Ved afli/afla er behandlingen som udgangspunkt livslang (se Kapitel 15: Atrieflimren og atrieflagren). En undtagelse er patienter med lav CHA2DS2-VASc-score, der blot behandles kortvarigt, f.eks. i forbindelse med kardiovertering (se Kapitel 16: Kardiovertering af atrieflimren/-atrieflagren). I disse situationer skal man være opmærksom på, at patienten formentlig på sigt får indikation for livslang AK-behandling.
Ved VTE, inklusiv cancer-associeret trombose, spænder behandlingsvarigheden fra 3-6 måneder til livslang. Behandlingsvarigheden individualiseres på baggrund af risikofaktorer (temporære og permanente), alvorlighed af VTE-eventet og patientrelaterede faktorer, herunder blødningsrisiko (se Kapitel 12: Lungeemboli og dyb venetrombose).
Mekaniske hjerteklapper indicerer livslang AK-behandling med VKA. Mitralklapsubstitution med biologisk klap samt mitralplastik indicerer 3 måneders AK-behandling, alternativt acetylsalicylsyre (se Kapitel 6: Hjerteklapsygdom).
Ved intrakavitære tromber gives minimum 3 måneders AK-behandling (se Kapitel 25: Kardiel embolikilde, Afsnit 25.5.2).
14.4 Peroral AK-behandling
14.4.1 Overvejelser i forbindelse med valg af peroral AK-behandling
Ved både afli/afla og VTE anbefales DOAK frem for VKA, såfremt der ikke er kontraindikationer, fordi DOAK er en mere praktisk behandling og reducerer risikoen for alvorlige (særligt intrakranielle) blødninger sammenlignet med VKA. Visse patientkarakteristika (svært nedsat nyrefunktion, nedsat leverfunktion samt ekstrem overvægt, se Tabel 14.8) og patientpræferencer (lægemiddelpris) kan dog tale for VKA frem for DOAK.
Hos patienter med afli/afla, der allerede er i VKA-behandling, er der ikke evidens for at skifte til DOAK, medmindre patienten specifikt udtrykker ønske herom, VKA-behandlingen ikke er velreguleret (dvs. tid i terapeutisk interval ≥70%) eller behandlingen har givet blødningskomplikationer.
De enkelte DOAK-præparater er ikke sammenlignet direkte med hinanden i randomiserede kliniske undersøgelser. Med forbehold herfor, kan følgende parametre overvejes i forhold til valget mellem de enkelte DOAK-præparater:
- graden af renal udskillelse, se Tabel 14.2
- en- eller to-gangsdosering (edoxaban og rivaroxaban doseres en gang dagligt, apixaban og dabigatran to gange dagligt)
- evidensniveau for de enkelte DOAK-præparater i forhold til patientens karakteristika (f.eks. alder, vægt, nyrefunktion, komorbiditet). Se tabel 14.8.
- bivirkningsprofil, herunder risikoen for gastrointestinal (apixaban associeret med lavest risiko) og urogenital blødning (apixaban og dabigatran associeret med lavest risiko).
Håndtering af skift mellem AK-præparater er beskrevet under de enkelte præparater på www.pro.medicin.dk
| Warfarin | Dabigatran | Rivaroxaban | Apixaban | Edoxaban |
|---|---|---|---|---|---|
Virknings-mekanisme | Nedsat syntese af aktiveret faktor II, VII, IX og X | Direkte trombin-hæmmer | Direkte faktor Xa-hæmmer | Direkte faktor Xa-hæmmer | Direkte faktor Xa-hæmmer |
Tid til max effekt | 3-5 dage | 2 timer | 2-4 timer | 1-4 timer | 1-2 timer |
Halveringstid | 20-60 timer | 12-17 timer | 5-13 timer | 8-15 timer | 10-14 timer |
Elimination | 100% galde | 80% renal | 35% renal | 30% renal | 50% renal |
Monitorering | INR | Nej | Nej | Nej | Nej |
Specifik antidot* | Ja | Ja | Nej | Nej | Nej |
Dosering | 1 x dagligt | 2 x dagligt | 1 x dagligt | 2 x dagligt | 1 x dagligt |
*Den direkte antidot til faktor Xa-hæmmerne, andexanet alfa, er ikke tilgængelig i Danmark. Ved behov for akut reversering kan i stedet anvendes protrombin kompleks koncentrat (Octaplex®) 25 IE/kg. | |||||
14.4.2 Peroral AK-behandling med DOAK
Dosering
Doseringen af DOAK afhænger af behandlingsindikationen og patientkarakteristika, særligt nyrefunktionen, se Tabel 14.3 og Tabel 14.8 for AK-behandling til særlige grupper.
Indikation | Dabigatran | Rivaroxaban | Apixaban | Edoxaban |
Forebyggelse af apopleksi og systemisk emboli hos voksne med non-valvulær AF* | 150 mg x 2 dagligt eller 110 mg x 2 dagligt** | 20 mg x 1 dagligt eller 15 mg x 1 dagligt*** | 5 mg x 2 dagligt eller 2,5 mg x 2 dagligt**** | 60 mg x 1 dagligt eller 30 mg x 1 dagligt***** |
DC-konvertering af non-valvulær AF | 150 mg x 2 dagligt eller 110 mg x 2 dagligt** | 20 mg x 1 dagligt eller 15 mg x 1 dagligt*** | 5 mg x 2 dagligt eller 2,5 mg x 2 dagligt**** Ved planlagt konvertering inden for 48 timer efter opstart, gives støddosis på 10 mg (5 mg ***) ved første administration | 60 mg x 1 dagligt eller 30 mg x 1 dagligt***** |
Behandling og forebyggelse af dyb venetrombose og lungeemboli | 150 mg x 2 dagligt eller 110 mg x 2 dagligt** Forudgås af LMH i 5 dage | Initialt 15 mg x 2 dagligt i 3 uger, herefter 20 mg x 1 dagligt (evt. 15 mg x 1 dagligt ved GFR mindre end 50 ml/min Forebyggelse af recidiv: 10 mg x 1 dagligt****** | Initialt 10 mg x 2 dagligt i 7 dage, herefter 5 mg x 2 dagligt (dog 2,5 mg x 2 ved GFR mindre ed 30 ml/min Forebyggelse af recidiv: 2,5 mg x 2 dagligt****** | 60 mg x 1 dagligt eller 30 mg x 1 dagligt***** Forudgås af LMH i 5 dage |
Koronararteriesygdom eller symptomatisk perifer arteriesygdom og høj risiko for iskæmiske hændelser (Se Kapitel 3: Kronisk koronar syndrom og Kapitel 33: Perifer arteriesygdom) | Ikke godkendt til indikationen | 2,5 mg x 2 dagligt i kombination med ASA 75 mg x 1 dagligt | Ikke godkendt til indikationen | Ikke godkendt til indikationen |
AF = atrieflimren/atrieflagren, ASA = acetylsalicylsyre *AF i fravær af mekanisk hjerteklap og/eller moderat-svær mitralstenose. **Alder ≥80 år eller samtidig behandling med verapamil. Ved AF kan dosisreduktion ligeledes overvejes ved høj blødningsrisiko (og lav tromboembolirisiko), eller eGFR 30-50 ml/min. ***GFR 15-49 ml/min ****GFR 15-29 ml/min eller 2 af følgende kriterier opfyldt: Alder ≥80 år, legemsvægt ≤60 kg, kreatinin >133 µmol/l *****1 af følgende kriterier opfyldt: GFR 15-50 ml/min, legemsvægt ≤60 kg, samtidig behandling med P-gp-hæmmere som ciclosporin, dronedaron, erythromycin eller ketoconazol ******Dosisreduktion undlades, hvis recidivrisikoen vurderes høj, f.eks. pga. betydende trombofili eller aktiv cancer, samt ved tidligere VTE-recidiv under behandling med reduceret dosis. | ||||
Dosering af DOAK ved muraltrombe i venstre ventrikel: som udgangspunkt doseres som ved atrieflimren. Hos udvalgte patienter kan dosering som ved VTE (dvs. indledning med høj dosis) overvejes under nøje hensyntagen til blødningsrisikoen, fx ved cerebral embolisering.
Kontrol og monitorering af DOAK-behandling
Der er ikke behov for rutinemæssig biokemisk monitorering af den antikoagulerende effekt af DOAK-behandling. INR har ingen værdi i monitoreringen. Plasmakoncentrationen af DOAK kan måles på de fleste laboratorier og kan primært anvendes til at afgøre, om der er DOAK til stede i blodet eller ej (f.eks. i forgiftningssituationer). Plasmakoncentrationsmåling hos f.eks. under-/overvægtige eller ved mistanke om interaktioner kan overvejes men anbefales ikke rutinemæssigt pga. manglende erfaring og bør konfereres med koagulationsekspert. Dosisjustering baseret på plasmakoncentrationsmålinger frarådes.
Ved påbegyndelse af DOAK-behandling måles: hæmoglobin, væsketal inkl. eGFR, trombocytter og levertal. Under DOAK-behandling skal nyrefunktionen kontrolleres efter 3 måneder og herefter efter individuel vurdering afhængig af bl.a. nyrefunktion, komorbiditet og øvrig medicinering, dog mindst 1 gang årligt. Nyrefunktionen bør desuden vurderes ved sygdom, der medfører risiko for dehydrering.
Cirka én gang årligt revurderes indikation og kontraindikationer for AK-behandlingen, herunder eventuelle trombose/blødningskomplikationer. Dette bør inkludere gennemgang af medicinlisten med fokus på blødningsrisiko (f.eks. prednisolon, NSAID m.v.). Vigtigheden af komplians understreges. Blodtryk kontrolleres, og opstart/justering af antihypertensiv behandling vurderes.
Interaktioner
Der er færre farmakokinetiske interaktioner for DOAK sammenlignet med VKA. De vigtigste er beskrevet i Kapitel 35: Farmaka og kardiovaskulære komplikationer, Tabel 35.2. Vurdering af interaktioner mellem DOAK og anti-neoplastisk behandling kan gøres via www.cat-app.dk
Farmakodynamiske interaktioner med lægemidler med antitrombotisk virkning (f.eks. trombocythæmmere, NSAID og visse antidepressiva), som medfører øget blødningsrisiko under DOAK-behandling, er hyppige og kræver særlig opmærksomhed. For anbefalinger vedrørende kombinationsbehandling med DOAK og trombocythæmmere se Kapitel 1: Akut koronart syndrom, Afsnit 1.6.7 og Kapitel 3: Kronisk koronart syndrom, Afsnit 3.6.1.
Fødeindtagelse øger absorptionen af rivaroxaban i standarddoser (dvs. 15 mg og 20 mg) fra 66% til 90%. Tabletterne skal derfor indtages sammen med mad.
14.4.3 Peroral AK-behandling med VKA
Terapeutisk INR-niveau
Behandlingsintensiteten måles som protrombintid og udtrykkes som INR (International Normalized Ratio). Det terapeutiske interval for INR-niveauet er 2,0-3,0, dog 2,5-3,5 ved mekanisk mitralklap. Kvaliteten af VKA-behandling vurderes på baggrund af tid i terapeutisk interval (TTI). TTI ≥70% vurderes generelt som acceptabelt, omend der tilstræbes så høj TTI som muligt. Ved langvarig VKA-behandling fører selvmonitoreret og evt. selvstyret behandling til højere TTI end behandlerstyret terapi og bør altid overvejes hos patienter med indikation for livslang VKA-behandling. Selvmonitorering forudsætter et vist kognitivt niveau og god adhærens, og kan primært tilbydes yngre med mekanisk hjerteklap eller antifosfolipidsyndrom.
Farmakologiske aspekter
I Danmark er warfarin og phenprocoumon de to indregistrerede præparater til VKA-behandling. Warfarin foretrækkes generelt pga. bedre dokumentation og kortere halveringstid. Den kortere halveringstid (36 timer versus 168 timer) er en fordel ved indledning af behandling, behandlingspause, blødningskomplikationer og ved interaktion med andre lægemidler. Ved amning anvendes warfarin, alternativt LMH.
Indledning af VKA-behandling
Før behandlingsstart:
- vurdér tilstedeværelse af kontraindikationer
- mål hæmoglobin, trombocytter, INR, kreatinin og levertal
- informér patienten grundigt (herunder vigtigheden af høj komplians), tilrettelæg behandlingskontrol, udlevér patientkort og opret INR-skema
- ved aktuel tromboembolisk sygdom uanset type samt ved mekanisk hjerteklap indledes behandlingen altid under dække af heparin, oftest LMH i terapeutisk dosis (se Tabel 14.4)
Behandlingen indledes med:
- warfarin: Formodet vedligeholdelsesdosis, typisk 5 mg/dag, dog lavere for ældre patienter
- phenprocoumon: Formodet vedligeholdelsesdosis, typisk 3 mg/dag, dog lavere for ældre patienter
Efter behandlingsstart måles INR på dag 5, dvs. efter 4 doser. Dette kan dog afviges afhængigt af patientens alder, øvrig medicinering og komorbiditet. Næste kontrol samt videre dosering afhænger af det målte INR-niveau jf. Institut for Rationel Farmakoterapi: ”Start af warfarinbehandling”.
Vedligeholdelsesbehandling
God og sikker VKA-behandling forudsætter omhyggelig behandlingskontrol, som omfatter:
- vurdering af TTI
- årlig klinisk patientkontrol, inkl. vurdering af behandlingsindikation, komplians, blodtryk, risikofaktorer, polyfarmaci med interaktionsrisiko, bivirkninger og komplikationer
Hyppighed af INR-målinger:
Generelt bør INR kontrolleres tæt ved indledning af behandlingen, indtil man har fundet den korrekte vedligeholdelsesdosis. Herefter kan intervallet mellem INR-målinger øges langsomt. Ved stabil langtidsbehandling kan intervallet mellem INR-målinger øges til maksimalt 4 uger.
Dosisændring:
Der er biologisk variation på serielle INR-værdier fra patienter i steady-state VKA-behandling. Derfor kan der være ret store ændringer mellem to på hinanden følgende INR-værdier, og er ændringen mindre end 30% (i praksis mindre end 0,5 i INR-værdi), kan dosisændringer udelades, og resultatet af en ny INR-værdi efter ca. 1 uge afventes. Hyppige dosisændringer øger risikoen for, at INR bringes uden for terapeutisk interval. Man kan acceptere enkeltstående INR-værdier over terapeutisk interval op til 4,5, dvs. se an uden dosisændring.
Kontrol af behandling:
Det er vigtigt, at kvaliteten af VKA-behandlingen vurderes og dokumenteres løbende. Hvis TTI vedvarende ligger under 70%, bør der søges forklaring herpå (se f.eks. pro.medicin.dk - Vitamin K-antagonister), og skift til DOAK bør overvejes ved fravær af kontraindikationer.
INR uden for terapeutisk niveau
Større afvigelser i INR bør undersøges (lægemiddelinteraktion, feber, kostomlægning, fejldosering, alkohol, etc.) og evt. konfereres med trombosecenter/AK-klinik. Blødning under AK-behandling behandles i Afsnit 14.6 Blødning under AK-behandling.
Ved subterapeutisk INR:
Der er sparsom evidens for håndtering af subterapeutisk INR ved VKA-behandling, herunder brug af LMH. Fokus bør være på at få INR i niveau så hurtigt som muligt, hvorfor det anbefales at øge VKA dosis og kontrollere INR indenfor 48-72 timer. Hvorvidt der suppleres med LMH, og i hvilken dosis, bør afhænge af det specifikke INR-niveau og patientens risiko for trombose og blødning. Pragmatisk anbefales tillæg af LMH i intermediær dosering (fx dalteparin 150 IE/kg) ved INR under 1,7 hos patienter med mekaniske hjerteklapper, nylig tromboemboli (inden for 3 måneder) eller 2DS2-VASc-score over 4. For mekaniske mitralklapper anbefales tillæg af LMH ved INR-målinger under 2,0. LMH gives til INR igen er i niveau.
Høj INR uden blødning:
INR over 4,5, under 10:
- pausér behandlingen
- reversering med phytomenadion anbefales ikke rutinemæssigt
- daglig INR-måling indtil INR er i niveau, hvorefter behandlingen genoptages
INR over 10 (eller over målbar grænse):
- overvej indlæggelse
- delvis reversering med phytomenadion 2,5-5 mg p.o. eller i.v. anbefales
Interaktioner
Et stort antal lægemidler, naturpræparater og kosttilskud øger eller hæmmer virkningen af VKA (se evt. www.pro.medicin.dk, www.interaktionsdatabasen.dk og www.drugs.com).
Fra starttidspunktet af en ny behandling, der interagerer med VKA, til fuld effekt af interaktionen ses en tidsforskydning, som er afhængig af halveringstiden for de vitamin K-afhængige koagulationsfaktorer. For warfarin ses fuld effekt af interaktionen efter ca. en uge og for phenprocoumon efter 3-4 uger. Effekten af interaktionen kan ligeledes vare ved, efter at behandlingen med det interagerende lægemiddel er ophørt. Hyppige INR-kontroller anbefales ved såvel påbegyndelse og ophør af potentielt interagerende medicin. Se Kapitel 35: Farmaka og kardiovaskulære komplikationer, Afsnit 35.5.3.
14.5 Parenteral AK-behandling
Heparinerne omfatter ufraktioneret heparin (UFH) og LMH, hvoraf kun LMH omtales nedenfor. For praktisk håndtering af behandling med UFH se Kapitel 12. Lungeemboli og dyb venetrombose, Afsnit 12.1.7.2. Fondaparinux er det eneste tilgængelige parenterale pentasakkarid og anvendes i Danmark primært ved NSTEMI/UAP (se Kapitel 1: Akut koronart syndrom). Parenterale direkte trombinhæmmere (f.eks. bivalirudin og argatroban) anvendes kun på særlige indikationer og omtales ikke yderligere.
Lavmolekylære hepariner (LMH)
LMH fremstilles af UFH og adskiller sig bl.a. fra UFH ved deres lavere molekylevægt, længere halveringstid, mindre interaktion med trombocytter (lavere risiko for heparininduceret trombocytopeni) og relativt kraftigere hæmning af faktor Xa end trombin. I Danmark anvendes LMH-præparaterne dalteparin, tinzaparin og enoxaparin, som har sammenlignelige farmakokinetiske egenskaber (renal udskillelse, maksimal plasma koncentration 4-6 timer, halveringstid 2-4 timer). På trods af, at de tre LMH-præparater anvendes som fuldt substituerbare i klinisk praksis, er der forskel på evidensen mellem de enkelte præparater ift. effektivitet og sikkerhed ved specifikke tilstande.
Dosering
Dosering af LMH afhænger af præparat og indikation. Ved tromboseprofylakse gives LMH i fast dosis uden hensyntagen til vægt. Typiske daglige profylaksedoser fx i forbindelse med kirurgi er dalteparin 5000 IE, enoxaparin 40 mg eller tinzaparin 4500 IE. En undtagelse er tromboseprofylakse under graviditet, hvor LMH doseres efter kvindens prægravide vægt jf. DSTHs rapport og ledsagende app om ”Tromboembolisk sygdom under graviditet og post-partum”.
Ved brug af terapeutiske doser (typisk ved VTE, afli/afla eller mekaniske hjerteklapper) doseres efter vægt og indikation som anført i Tabel 14.4. Dosisjustering kan være nødvendigt ved nedsat nyrefunktion og/eller nedsat trombocyttal, se Tabel 14.8.
Den maksimale døgndosis for dalteparin er 18000 IE ved VTE og 10000 IE x 2 ved AKS uanset vægt, hvorfor enoxaparin eller tinzaparin er førstevalg ved vægt over120 kg, men bør overvejes frem for dalteparin allerede ved vægt over 100 kg.
Præparat | Behandlingsindikation | Dosisjustering ved nedsat nyrefunktion | |
|---|---|---|---|
VTE | AKS | ||
Dalteparin | 200 IE/kg s.c. x 1* (maksimalt 18000 IE/døgn) | 120 IE/kg s.c. x 2 (maksimalt 20000 IE/døgn) | GFR over 20 ml/min: Uændret dosis |
Enoxaparin | 150 IE/kg s.c. x 1** | 100 IE/kg s.c. x 2 | GFR 15-30 ml/min: Dosis halveres |
Tinzaparin | 175 IE/kg s.c. x 1 | Ej godkendt til indikationen | GFR over 30 ml/min: Uændret dosis |
* Ved cancer-associeret trombose anbefales dosisreduktion til 150 IE/kg efter 30 dage. Ved behandling med dalteparin på indikationen afli/afla vurderes 150 IE/kg x 1 at være sufficient. **Ved indledning af behandlingen kan der gives 100 IE/kg x 2 dgl., særligt ved høj tromboserisiko | |||
Kontrol
Der er ikke behov for rutinemæssig biokemisk monitorering af den antikoagulerende effekt af LMH, da rutinemæssig monitorering ikke mindsker risikoen for blødning eller trombose. Ved behandlingssvigt samt ved betydelig risiko for akkumulering af LMH hos patienter med svær overvægt eller svær nyreinsufficiens kan man, især ved samtidig blødning, overveje monitorering i form af måling af dalværdien af anti-faktor Xa.
Bivirkninger
Der henvises til www.pro.medicin.dk.
Af særlig interesse omtales her heparininduceret trombocytopeni (HIT). HIT type 1 indtræder timer efter indgift af LMH, og der er vanligvis tale om beskeden forbigående trombocytopeni. HIT type 2 indtræder oftest efter flere dages behandling og skyldes en immunmedieret reaktion, som optræder hos op til 5% af patienter behandlet med UFH og 0,1% af patienter behandlet med LMH. HIT type 2 medfører en høj risiko for trombose (både arteriel og venøs) og heraf amputation og død. Ved mistanke om HIT screenes med 4Ts scoren. HIT bekræftes eller udelukkes ved laboratorieundersøgelser. Ved betydelig mistanke om HIT (4Ts score ≥4) skal heparin straks seponeres og erstattes af anden AK-behandling (typisk argatroban eller fondaparinux, evt. DOAK). Udredning og behandling skal altid konfereres med trombosecenter/koagulationsvagt.
14.6 Blødning under AK-behandling
Ved blødning under AK-behandling anbefales, at man inddrager den regionale koagulations/blødningsvagt.
Ved mindre blødning vil kortvarig pausering af behandlingen kombineret med kompression hvis muligt være tilstrækkeligt.
Alvorlig og livstruende blødning behandles symptomatisk med blodprodukter (erytrocytter, frisk frosset plasma, trombocytkoncentrat), væske, tranexamsyre/lokale hæmostatika. Hvis muligt behandles blødningen kirurgisk. Hæmostasen monitoreres kontinuerligt (standard hæmostasescreening: trombocytter, hæmoglobin, APTT, protrombintid, fibrinogen samt ved alvorlig livstruende blødning TEG/ROTEM) i tæt samråd med blødningsvagt. Se desuden ”Vejledning om transfusionsmedicinsk behandling og monitorering af den blødende patient” udgående fra Dansk Selskab for Klinisk Immunologi samt DSTHs blødningsapplikation. Herudover overvejes specifikke tiltag rettet mod ophævelse af effekten af pågående AK-behandling, tilpasset det specifikke præparat, som beskrevet i nedenstående.
14.6.1 Blødning under DOAK-behandling
Plasmamåling af det specifikke DOAK er relevant, særligt ved mistanke om overdosering. Hos den truede patient afventes ikke svar på plasmamålingen før iværksættelse af behandlingstiltag. Følgende tiltag specifikt rettet mod ophævelse af effekten af pågående DOAK-behandling kan overvejes ved alvorlig/livstruende blødning:
Tabel 14.5: Specifikke forhold ved blødning under DOAK-behandling | ||||
| Dabigatran | Rivaroxaban | Apixaban | Edoxaban |
|---|---|---|---|---|
Aktivt kul | Ja | Ja | Ja | Ja |
Specifik antidot | Ja | Nej | Nej | Nej |
Hæmodialyse | Ja | Nej | Nej | Nej |
Protrombin kompleks koncentrat (Octaplex) 25 IE/kg | En mulighed | |||
Reversering af dabigatran
Den specfikke antidot til dabigatran er idarucizumab; et monoklonalt antistof, der binder dabigatran med høj affinitet og derved ophæver den antikoagulerende effekt. Behandlingen skal konfereres med koagulationsekspert inden anvendelse.
Antidoten bør kun anvendes ved behandling af livstruende blødning eller blødning i et kritisk organ eller aflukket rum, hvor dabigatran er en sandsynlig årsag til blødningen. Antidoten kan i særlige tilfælde også anvendes til patienter i behandling med dabigatran før akut kirurgi/invasivt indgreb med høj blødningsrisiko, som ikke kan udskydes, herunder forud for trombolyse ved akut iskæmisk apopleksi.
Indikation for anvendelse af idarucizumab skal vurderes ud fra sidste indtag af dabigatran, dosering, nyrefunktion og evt. biokemisk påvisning af dabigatran i blodet. Undtagelser er akutte livstruende situationer, eksempelvis intrakraniel blødning eller rumperet aortaaneurisme, hvor det ikke anbefales at afvente blodprøvesvar. Idarucizumab administreres som 5 g i.v. i to konsekutive infusioner (2 x 2,5 g/50 ml) over 5-10 minutter.
Reversering af direkte faktor Xa-hæmmere
Den specifikke antidot andexanet alfa er ikke klinisk tilgængelig i Danmark. Ved alvorlig livstruende eller ukontrollabel blødning hos en patient i faktor Xa-hæmmer-behandling kan den understøttende behandling med blodprodukter eventuelt suppleres med uspecifik reversering af den antikoagulerende effekt med protrombin kompleks koncentrat 25 IE/kg.
14.6.2 Blødning under VKA-behandling
Ved mindre blødning overvejes reversering med phytomenadion 1-3 mg p.o. eller i.v. under hensynstagen til tromboserisikoen.
Ved alvorlig og livstruende blødning kan reverseres med phytomenadion op til 10 mg p.o. eller i.v. samt protrombin kompleks koncentrat i henhold til INR (vedr. dosering henvises til Tabel 4.5.1. i DSTHs PRAB-rapport: "Perioperativ regulering af antitrombotisk behandling").
14.6.3 Blødning under behandling med hepariner
Ved akut behandlingskrævende blødning under UFH- eller LMH-behandling overvejes muligheden for komplet (UFH) eller delvis (LMH) reversering af den antikoagulerende effekt med protaminsulfat. Protaminsulfat kan ikke reversere effekten af pentasakkarider.
Før behandling med protaminsulfat må risikoen for trombose nøje overvejes, og ofte vil en afventende strategi være et værdigt alternativ (grundet heparinernes korte halveringstid). Behandling med protaminsulfat tilrådes konfereret med koagulationsekspert.
Protaminsulfat 1 mg ophæver virkningen af 140 IE UFH og 100 IE LMH. Protaminsulfat doseres efter administreret mængde UFH/LMH og tid siden sidste administration. Ved reversering af LMH gives 0,5 mg eller 1 mg protaminsulfat pr. 100 IE LMH alt efter, om seneste LMH administration er mere eller mindre end 8 timer siden. Grundet den korte halverings- og virkningstid kan der være behov for gentagen administration af protaminsulfat.
14.6.4 Genoptagelse af AK-behandling efter blødning
Genoptagelse af AK-behandling, når blødningen er under kontrol, har høj prioritet. Helt afgørende for tidspunktet er indikationen for AK-behandlingen, herunder tromboserisikoen, samt blødningens sværhedsgrad og lokalisation, herunder risiko for og konsekvens af re-blødning. Sædvanligvis kan AK-behandling (f.eks. LMH i profylaksedosis) påbegyndes i første døgn efter klinisk blødningskontrol, stigende til terapeutiske doser de efterfølgende dage.
CNS-blødning kræver dog længere pause før genoptagelse af terapeutisk AK-behandling (ofte 4 uger). Det er en specialistopgave og drøftes med neurolog.
Hos udvalgte patienter med afli/afla og alvorlig blødning under AK-behandling, hvor videre AK-behandling findes kontraindiceret, kan aurikellukning overvejes (se afsnit 14.2).
14.7 Perioperativ regulering af AK-behandling
Beslutning om pausering eller fortsættelse af blodfortyndende behandling (inkl. trombocythæmmer) i forbindelse med operationer/indgreb afhænger af patientens tromboemboliske risiko, procedurens blødningsrisiko og typen af den blodfortyndende behandling.
En del indgreb med lav/moderat blødningsrisiko kan foretages uden præoperativ pausering af AK-behandlingen. Ved visse indgreb er blødningsrisikoen lav, men konsekvensen af blødning betydelig (intracerebral kirurgi, øjenkirurgi, m.m.), hvorfor pausering ofte vil være nødvendig.
Inden en invasiv procedure bør der udarbejdes en plan for den antitrombotiske behandling før, under og efter indgrebet. Dansk Selskab for Trombose og Hæmostase’s online bridging-applikation kan anvendes til planlægning af pausering og genopstart af den antitrombotiske behandling (AK-behandling og trombocythæmmende behandling) i relation til et specifikt operativt indgreb hos en specifik patient. App’en er baseret på DSTH’s PRAB-rapport ("Perioperativ regulering af antitrombotisk behandling").
14.7.1 Overordnede principper for perioperativ regulering af DOAK-behandling
Pausens varighed afhænger af nyrefunktionen og blødningsrisikoen forbundet med indgrebet (se Tabel 14.6).
Der anvendes IKKE ’bridging’ (dvs. en periode med overlap af to AK-præparater) med LMH hos patienter i DOAK-behandling.
DOAK genoptages dagen efter indgrebet i fuld dosis eller profylaksedosis alt efter blødningsrisikoen.
| Figur 14.6 Perioperativ regulering af DOAK-behandling |
 |
| Tabellen er gengivet fra rapporten ”Perioperativ regulering af antitrombotisk behandling” fra Dansk Selskab for Trombose og Hæmostase, www.dsth.dk. |
14.8.2 Overordnede principper for perioperativ regulering af VKA-behandling
Præ-operativ ’bridging’ med LMH i forbindelse med pausering af VKA inden et operativt indgreb frarådes som udgangspunkt, uanset indikation for VKA. Baggrunden er, at ’bridging’ ikke reducerer hyppigheden af tromboemboliske komplikationer, men til gengæld synes at øge den perioperative blødningsrisiko. Hos patienter med markant forhøjet tromboserisiko (fx triple-positiv antifosfolipidsyndrom) kan ’bridging’ dog overvejes.
INR kontrolleres 5-7 dage inden indgrebet. Ved tilstræbt peroperativt INR-niveau under terapeutisk INR-niveau grundet indgrebets blødningsrisiko (som udgangspunkt INR 1,5-2,5 ved moderat risiko og INR under 1,4 ved høj risiko) planlægges varigheden af den præoperative pause (Figur 14.7). INR forventes at falde 15-20% dagligt ved warfarin-dosis på 2,5-7,5 mg dagligt. INR kontrolleres på dagen før indgrebet.
VKA genoptages på dagen for indgrebet i vanlig dosering. Hos patienter med høj tromboembolisk risiko (CHA2DS2-VASc score over 5, nylig VTE VTE inden for 3 mdr., mekanisk mitralklap, major trombofili) anbefales tillæg af LMH i profylaksedosis (fx dalteparin 5000 IE dagligt) til INR er i terapeutisk niveau.
| Figur 14.7 Perioperativ håndtering af warfarin-behandling |
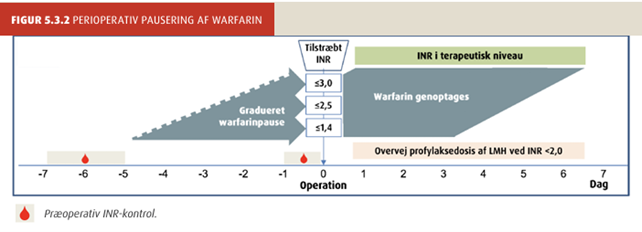 |
| Tabellen er gengivet fra rapporten ”Perioperativ regulering af antitrombotisk behandling” fra Dansk Selskab for Trombose og Hæmostase, www.dsth.dk. |
14.7.3 Patienter med iskæmisk hjertesygdom og AK-indikation
Patienter med iskæmisk hjertesygdom og indikation for AK-behandling (fx afli/afla) vil oftest være i AK-monoterapi. Hvis muligt ift. indgrebet, bør disse patienter behandles med ASA 75 mg dagligt under den perioperative AK-pause for at reducere risikoen for procedurerelateret myokardieinfarkt. Dette er særligt gældende for revaskulariserede patienter (tidligere PCI eller CABG) samt patienter med nyligt AKS (inden for 12 måneer). Sidstnævnte bør altid drøftes med PCI operatør inden pausering.
14.6.4 Akutte indgreb
I akutte livstruende situationer, hvor patientens tilstand ikke tillader pausering af AK-behandlingen efter anbefalingerne angivet i ovenstående tabeller, giver det ingen mening at afvente koagulationstest. I disse tilfælde må man være forberedt på en øget blødningsrisiko. Reversering med idarucizumab (dabigatran) eller protrombin kompleks koncentrat (apixaban, edoxaban, rivaroxaban og VKA) kan evt. anvendes efter konference med koagulationsekspert. Se i øvrigt afsnit 14.6.
14.8 Kombinationsbehandling
DOAK og VKA bør aldrig anvendes samtidigt fraset ved behandlingsskift.
Patienter bør ikke være i behandling med LMH og DOAK samtidigt, heller ikke i forbindelse med bridging eller behandlingsskift.
Samtidig brug af terapeutisk AK-behandling og trombocythæmmende behandling øger blødningsrisikoen betydeligt. Fraset hos patienter med AK-indikation og nyligt AKS (inden for 12 måneder) er kombinationsbehandling sjældent indiceret.
I nedenstående er nævnt overvejelser vedrørende kombinationsbehandling i specifikke patientgrupper:
Patienter med iskæmisk hjertesygdom og indikation for terapeutisk AK-behandling
Ved kronisk iskæmisk hjertesygdom gives som hovedregel udelukkende AK-behandling.
Vedrørende dobbeltterapi (AK-behandling og trombocythæmmer) og tripleterapi (AK-behandling og to trombocythæmmere) efter AKS eller elektiv PCI, se Kapitel 1: Akut koronart syndrom, Afsnit 1.6.7 og Kapitel 3: Kronisk koronart syndrom, Afsnit 3.6.1.
Patienter med mekanisk hjerteklap
Kombination af VKA og acetylsalicylsyre er indiceret hos patienter med tromboemboli, fx apopleksi, på trods af velreguleret VKA-behandling se Kapitel 6: Hjerteklapsygdom, Afsnit 6.8
Patienter med apopleksi og indikation for terapeutisk AK-behandling
Ved indikation for terapeutisk AK-behandling hos patienter med tidligere iskæmisk apopleksi gives AK-behandling i monoterapi uanset genesen til patientens apopleksi. Behandling med DOAK foretrækkes frem for VKA hos patienter med tidligere apopleksi på grund af lavere risiko for blødning, herunder intrakraniel blødning. Der henvises desuden til den neurologiske nationale behandlingsvejledning vedrørende cerebrovaskulære sygdomme https://nnbv.dk/
Hos patienter med akut apopleksi kan AK-behandling opstartes/genoptages efter 48 timer ved mindre/moderat stroke og efter 7 dage ved major stroke efter aftale med neurolog. Den trombocythæmmende behandling seponeres som udgangspunkt i forbindelse med opstart af AK-behandling. Hos patienter med behandlingskrævende carotisstenose(r) kan der være behov for kombinationsbehandling med AK-præparat og trombocythæmmer frem til interventionen og evt. i en kortere periode efterfølgende.
Ved ny indikation for terapeutisk AK-behandling hos patienter i trombocythæmmende behandling pga. tidligere apopleksi seponeres den trombocythæmmende behandling.
Patienter med kronisk iskæmisk hjertesygdom eller symptomatisk perifer arteriesygdom og høj iskæmisk risiko
Hos patienter med høj iskæmisk risiko og lav blødningsrisiko kan der være indikation for at kombinere acetylsalicylsyre med lavdosis AK-behandling i form af rivaroxaban 2,5 mg x 2 dagligt. Se (Se Kapitel 6: Kronisk koronart syndrom og Kapitel 33: Perifer arteriesygdom). Ved indikation for terapeutisk AK-behandling gives dette i monoterapi.
14.9 AK-behandling i specielle patientgrupper
Patientspecifikke forhold kan føre til ændret farmakokinetik, øget blødningsrisiko eller andre særlige risici ved AK-behandling, der nødvendiggør en individualiseret behandling i forhold til såvel dosering som præparatvalg. Overordnede anbefalinger relateret til AK-behandling i udvalgte patientgrupper fremgår af Tabel 14.8. Konference med ekspert (koagulationsekspert, nefrolog, hepatolog, farmakolog, m.m.) kan overvejes.
Cancerpatienter
AK-behandling af patienter med cancerassocieret trombose omtales grundigt i Kapitel 12: Lungeemboli og dyb venetrombose, Afsnit 12.4. Ved afli/afla hos patienter med cancer kan DOAK eller LMH anvendes med samme forbehold som beskrevet i Kapitel 12. I de tilfælde, hvor der vælges LMH til patienter med afli/afla, anbefales pragmatisk dalteparin i en dosis på 150 IE/kg. Som udgangspunkt frarådes VKA-behandling ved aktiv cancer, men kan anvendes hos udvalgte patienter, fx ved mekanisk hjerteklap.
Præmenopausale kvinder
AK-behandling af præmenopausale kvinder er associeret med en ikke ubetydelig risiko for kraftige og langvarige menstruationer (menoragi). Rivaroxaban og edoxaban synes at være behæftede med en højere risiko for menoragi end apixaban, dabigatran og warfarin. Risikoen for AK-associeret menoragi kan reduceres ved samtidig hormonel antikonceptiv behandling. Hormonspiral eller minipiller er at foretrække, men P-piller kan accepteres, så længe kvinden er i AK-behandling, også på trods af østrogenassocieret VTE.
Patientgruppe | FXa-hæmmere* | Dabigatran | VKA | LMH |
|---|---|---|---|---|
Gravide | Kontraindiceret | Kontraindiceret | Frarådes grundet malformationsrisiko. Kan om nødvendigt anvendes fra 12. til 36. gestationsuge. | Kan anvendes. Dosis justeres efter prægravid vægt. |
Ammende | Kontraindiceret | Kontraindiceret | Warfarin anvendes som vanligt (pheonprocoumon kontraindiceret) | Anvendes som vanligt |
Børn (0-17 år) | Rivaroxaban kan anvendes ved vægt ≥ 2,6 kg. Doseres efter vægt som angivet på pro.medicin.dk Apixaban og edoxaban er ikke godkendt | Kan anvendes ved vægt ≥ 2,5 kg. Doseres efter alder og vægt som angivet på pro.medicin.dk | Warfarin kan anvendes. Ved normal leverfunktion initieres behandlingen med en daglig dosis på 0,2 mg/kg Phenoprocoumon frarådes ved alder under 14 år. | Kan anvendes. Specialist-behandling. Terapeutisk dosering efter vægt som ved voksne. Spædbørn (under 2 mdr.) kan have behov for højere doser, særligt af tinzaparin. |
Overvægtige (BMI > 30 kg/m2) | Kan anvendes. Ved BMI ≥50 kg/m2 overvejes måling af P-DOAK mhp. vurdering af effekt, alternativt skift til VKA. | Anvendes som vanligt | Vægt over 120 kg: Enoxaparin eller tinzaparin er førstevalg. | |
Nedsat nyrefunktion** | Dosisreduceres jf. Tabel 14.3. eGFR under 15 ml/min: Kontraindiceret | eGFR 30-50 ml/min: overvej dosisreduktion. eGFR under 30 ml/min: Kontraindiceret | Anvendes som vanligt | Profylaksedoser: ingen dosisjustering Terapeutisk dosering: se Tabel 14.4 |
Aktiv cancer | Kan anvendes under hensyntagen til anti-neoplastisk behandling og cancer-type.*** Rivaroxaban og edoxaban er associeret med øget blødningsrisiko ved urogenital og gastrointestinal cancer. . | Frarådes pga. manglende data | Frarådes (kan om nødvendigt anvendes, f.eks. ved mekaniske klapper) | Anvendes som vanligt. Ved VTE dosisreduceres dalteparin efter 1 md. fra 200 til 150 IE/kg |
Nedsat leverfunktion**** | Child-Pugh score*****: A: Anvendes som vanligt B: Forsigtighed tilrådes. Rivaroxaban kontraindiceret. C: Kontraindiceret | Child-Pugh score*****: A: Anvendes som vanligt B: Forsigtighed tilrådes C: Kontraindiceret Monitorering med INR kan være vanskeligt. | Kan anvendes. Ved behov for terapeutisk dosering hos patient med svær leverinsufficiens og betydende koagulationsdefekt rådføres med hepatolog. | |
Trombocytopeni (ikke HIT-relateret) | Trombocyttal over 50x109/l: normal dosering Trombocyttal 20-50x109/l: halver dosis Trombocyttal under 20x109/l: Kontraindiceret | Trombocyttal under 100x109/l:: INR lavt i det terapeutiske interval Trombocyttal under 50x109/l:: Frarådes, konferer med hæmostaseekspert | Profylaksedoser: pauseres/undlades ved trombocytter under 50x109/lTerapeutisk dosering******: Trombocyttal 30-50x109/l: halv dosis Trombocyttal under 30x109/l: kontraindiceret | |
*Apixaban, edoxaban og rivaroxaban **Ved svært nedsat nyrefunktion (eGFR under 15 ml/min, dialyse) overstiger risikoen for blødning på AK-behandling potentielt risikoen for trombose uden AK-behandling. AK- behandling af denne population bør derfor nøje overvejes under vurdering af tromboserisikoen, evt. i samarbejde med nefrolog. ***Der henvises til Medicinrådets behandlingsvejleding på området, særligt behandlingsalgoritmen på side 8. For vurdering af lægemiddelinteraktioner henvises til www.cat-app.dk ****Blødningstruede øsofagusvaricer behandles forud for opstart af AK-behandling hvis muligt. *****Se f.eks. www.pro.medicin.dk - Nedsat leverfunktion ******Ved akutte, alvorlige tromboser anbefales dog terapeutisk LMH-dosering i den første måned trods trombocyttal på 30-50 x 109/l. Ved lavere trombocyttal anbefales optransfusion til trombocyttal >30 x 109/l i kombination med halv dosis LMH. | ||||


