15. Atrieflimren og atrieflagren
15.1 Definition
Atrieflimren (AFLI): Supraventrikulær takyarytmi som er karakteriseret ved ukoordinerede atriale depolarisationer og som en konsekvens heraf ophævet mekanisk atrial funktion.
Diagnosen AFLI kan stilles, hvis 12-afledningers EKG viser AFLI eller enkelt aflednings EKG viser en episode, der varer ≥30 sekunder.
Atrieflagren (AFLA): Regelmæssig makro-reentry takykardi oftest med en atrial frekvens >240/min. Der skelnes mellem typisk AFLA med anatomisk substrat i højre atrium og atypisk AFLA med anatomisk substrat i enten højre atrium, venstre atrium eller atrieseptum.
Ætiologi, inddeling, diagnostik, tromboembolisk risiko og behandling af AFLA er som beskrevet for AFLI - se nedenfor. Dog med den undtagelse at kurativ radiofrekvensablation (”istmusblok”) er en veletableret behandling for typisk AFLA – mindst 90% kan ”helbredes”. Derfor bør patienter med typisk AFLA henvises til Højtspecialiseret Enhed (HSE). Ved henvisningen bør det sikres, at patienten ikke samtidig har AFLI, da “istmusblok” alene i denne situation formentlig ikke gavner patienten.
15.2 Faktorer og tilstande som er associeret med atrieflimren
AFLI er associeret med en række generelle og kardiovaskulære sygdomme (se nedenfor), som kan bidrage til at vedligeholde AFLI og samtidig kan være markører for patientens kardiovaskulære risiko. Det er derfor vigtigt at identificere og behandle de modificerbare risikofaktorer og øvrige komorbiditet.
- alder
- arteriel hypertension
- hjertesvigt
- takykardi-induceret kardiomyopati
- hjerteklapsygdomme
- kardiomyopati og ion-kanal sygdom
- atrieseptumdefekt
- andre medfødte hjertesygdomme
- iskæmisk hjertesygdom
- hyperthyreose, også subklinisk tilstand
- fedme
- diabetes mellitus
- kronisk obstruktiv lungesygdom
- søvnapnø
- nyresvigt
- alkoholoverforbrug
15.3 Inddeling/klassifikation
Paroksystisk: Selvlimiterende episoder af AFLI, der i mange tilfælde varer <2 døgn, men kan vare op til 7 døgn. AFLI episoder, der konverteres indenfor 7 døgn, kaldes også paroksystisk.
Persisterende: Episoder af AFLI der varer >7 døgn inkl. episoder, der kræver konvertering for at genetablere sinusrytme.
Langvarig persisterende: AFLI der har varet ≥1 år, men hvor der alligevel findes indikation for rytmekontrollerende behandling.
Permanent: AFLI hvis tilstedeværelse er accepteret, og hvor der ikke findes grundlag for yderligere forsøg på konvertering til sinusrytme.
Bemærk: Alle typer kan være førstegangstilfælde på det tidspunkt, hvor diagnosen stilles.
Hvis patienten har både paroksystiske og persisterende episoder af AFLI, klassificeres tilstanden efter den hyppigst forekommende type.
15.4 Diagnostik/udredning
12-afledningers EKG
- AFLI: P-takkerne er ofte erstattet af flimrelinie, som dog kan mangle. QRS-rytmen er uregelmæssig. (Bemærk: Ved regelmæssig langsom QRS-frekvens kan der foreligge 3. grads AV-blok)
- AFLA: Ved typisk AFLA ses savtaksagtige P-flagre-takker (negativt nettoareal i de inferiore afledninger) med fast eller vekslende overledning til ventriklerne. Atypisk AFLA afviger herfra og kan være vanskelig at skelne fra AFLI
Anamnese
- symptomer (træthed, funktionsdyspnø, palpitationer og brystsmerter).
- European Heart Rhythm Association (EHRA) klassifikation anvendes til vurdering af sværhedsgrad/symptombyrde (Tabel 15.1)
- arytmivarighed
- arytmimønster (Førstegangstilfælde, paroksystisk, persisterende, langtidspersisterende, kronisk)
- underliggende kardiovaskulær sygdom
- tromboembolirisiko (CHA2DS2-VASc-score, Tabel 15.2)
- blødningsrisiko (Tabel 15.3)
EHRA-klasse | Sværhedsgrad af symptomerne |
|---|---|
EHRA I | Ingen symptomer |
EHRA IIa | Normale daglige aktiviteter ikke påvirket af AFLI-symptomer |
EHRA IIb | Normale daglige aktiviteter ikke påvirket af AFLI-symptomer, men patienten er bekymret |
EHRA III | Normale daglige aktiviteter påvirket af AFLI-symptomer |
EHRA IV | Normale daglige aktiviteter ikke mulige |
Objektiv undersøgelse inkl. BT-måling
Ekkokardiografi
Blodprøver: TSH, hæmoglobin, væsketal, levertal, CRP, leukocytter, INR
Supplerende undersøgelser:
Evt. langtids-EKG-monitorering (Holter-monitorering, event-recorder) til udredning/vurdering af:
- paroksystisk AFLI
- syg sinus syndrom
- frekvenskontrol
Supplerende udredning ved mistanke om iskæmisk hjertesygdom, se Kapitel 3: Kronisk koronart syndrom.
Da AFLI oftest må opfattes som en kronisk sygdom, der forandrer sig med tiden, vil der i mange tilfælde være behov for individuelle justeringer af behandlingsstrategien. Sygdommen vil derfor hos en hel del patienter kræve længerevarende opfølgning.
15.5 Behandling
Behandlingen af AFLI har til formål at reducere symptombyrden og forebygge alvorlige AFLI-relaterede komplikationer som apopleksi og hjertesvigt. Der skal derfor tages stilling til AK-behandling, behov for frekvens- eller rytmekontrollerende behandling samt hjerterehabilitering mhp. justering af livsstilsfaktorer (se Afsnit 15.5.5 Komorbiditet, livsstilsfaktorer og rehabilitering).
Nedenstående figur viser udrednings- og behandlingskaskaden.
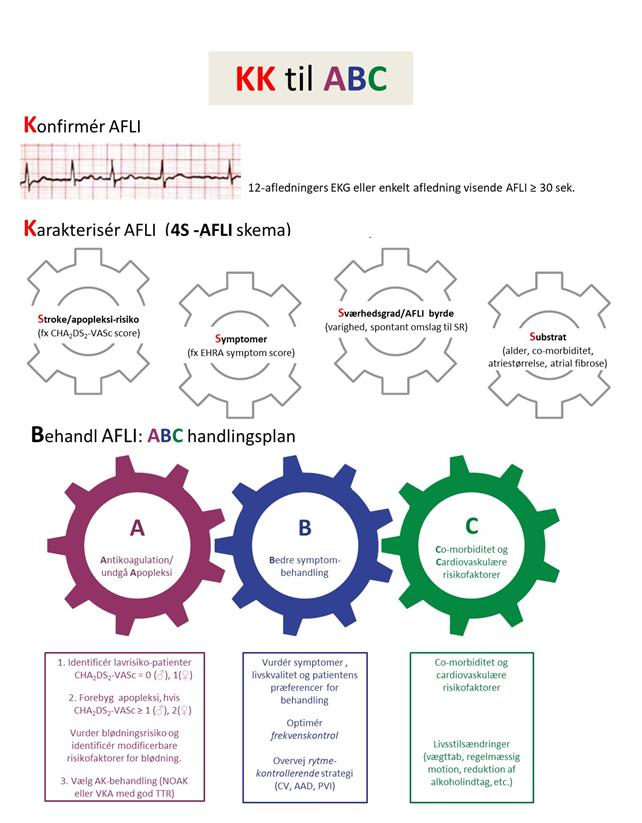 |
AAD = medikamentel antiarytmisk behandling; EHRA = European Heart Rhythm Association; CV = cardiovertering (medikamentel eller DC-konvertering); DOAK = non-vitamin K antagonist antikoagulantia; TTR = tid i terapeutisk range/niveau; VKA = vitamin K-antagonist. PVI = Pulmonal vene isolation (lungevene isolation) |
15.5.1 AK-behandling
Op til 25% af iskæmiske apopleksier skyldes tromboemboli forårsaget af AFLI. De tromboemboliske apopleksier er hyppigt fatale, og patienter, som overlever har flere sequelae end patienter med apopleksi uden AFLI. Risikoen for tromboemboli er gennemsnitlig 5 gange øget ved AFLI, men med betydelig individuel variation. Den tromboemboliske risiko afhænger af øvrige risikofaktorer, og risikoen stiger additivt med antallet af risikofaktorer. Derfor bør behandling omfatte grundig undersøgelse og behandling af tilstedeværende risikofaktorer. Da risikofaktorerne er dynamiske over tid, anbefales det at tromboemboli- og blødningsrisiko løbende revurderes.
Indikation for AK-behandling
Ved alle typer af AFLI og AFLA skal AK-behandling overvejes.
Opdages asymptomatisk AFLI vha. en pacemaker, ICD eller implanterbar loop-recorder, overvejes AK-behandling ved en episode, som varer >24 timer, hvis patienten har høj tromboembolirisiko (CHA2DS2-VASc-score ≥2 (mænd) og ≥3 (kvinder)). Pacemaker- eller ICD-detekterede episoder skal desuden opfylde frekvenskriteriet >180 slag/min i atriet.
AK-behandling omfatter enten behandling med non-vitamin K antagonist orale antikoagulantia (DOAK) (dabigatran, rivaroxaban, apixaban, edoxaban) eller vitamin-K-antagonist (VKA) (warfarin, phenprocoumon).
Til vurdering af indikation for AK-behandling anbefales risikostratificering for tromboemboli med CHA2DS2-VASc-score (Tabel 15.2 og Figur 15.2).
- CHA2DS2-VASc-score≥2 (mænd), ≥3 (kvinder): AK-behandling (DOAK eller VKA)
- CHA2DS2-VASc-score=1 (mænd), =2 (kvinder): AK-behandling (DOAK eller VKA) skal overvejes
- CHA2DS2-VASc-score=0: ingen behandling
Der kan downloades CHA2DS2-VASc-score beregner til flere smartphones.
Figur 15.2: Flowchart til vurdering af indikation for AK-behandling ved AFLI |
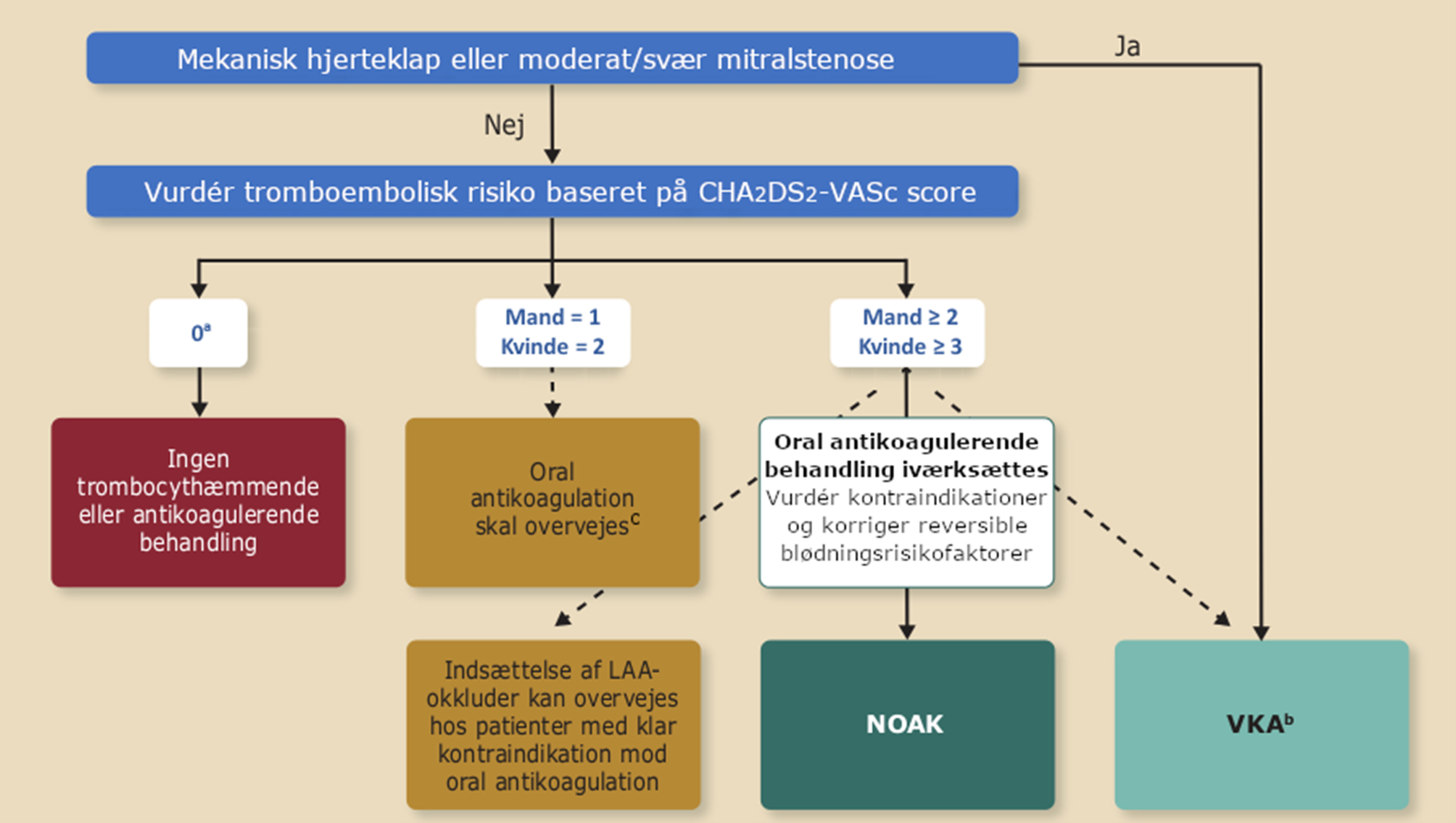 |
NOAK = non-vitamin K antagonist antikoagulantia (nu kaldet DOAK) ; VKA = vitamin K-antagonist; LAA = ve. atriums aurikel aomfatter også kvinder uden andre risikofaktorer for apopleksi bved VKA-behandling forudsættes at tid i terapeutisk INR-interval (TTI) ≥70% - se Kapitel 14: Antikoagulationsbehandling, Afsnit 14.4.3 Peroral antikoagulansbehandling med vitamin-K-antagonister (VKA) cder bør tages hensyn til den individuelle patients karakteristik og præferencer |
Lægemiddelvalg og dosering
Ved indikation for AK-behandling foretrækkes generelt DOAK frem for VKA, med mindre der er kontraindikation mod DOAK. – For specifikationer af anbefalinger se Kapitel 14: Antikoagulationsbehandling.
Behandling med acetylsalicylsyre (ASA)
Behandling med ASA anbefales ikke længere, idet ASA ikke reducerer risikoen for tromboemboli signifikant, men øger risikoen for blødningskomplikationer.
Vurdering af blødningsrisiko
Inden opstart af peroral AK-behandling bør patienten vurderes med henblik på identificering af modificerbare og ikke-modificerbare risikofaktorer for blødning (Tabel 15.3). En høj blødningsrisiko kontraindicerer ikke AK-behandling, men behandlingen bør monitoreres tæt.
Modificerbare risikofaktorer |
|---|
Hypertension (især ukontrolleret systolisk blodtryk >160 mmHg) |
Labil INR eller TTI < 60% ved VKA-behandling |
Behandling med trombocythæmmer eller NSAID |
Betydeligt alkoholindtag (≥8 genstande om ugen) |
Potentielt modificerbare risikofaktorer |
Anæmi |
Nedsat nyrefunktion |
Nedsat leverfunktion |
Lavt trombocyttal eller nedsat trombocytfunktion |
Ikke-modificerbare risikofaktorer |
Alder >65 år |
Tidligere større blødning |
Tidligere stroke (apopleksi) |
Kronisk dialyse eller tilstand med nyretransplantation |
Levercirrose |
15.5.2 Specielle situationer ved AK-behandling
Paroksystisk og persisterende AFLI
For patienter med paroksystisk, persisterende og permanent AFLI anvendes samme kriterier for AK-behandling.
AFLI og stabil vaskulær sygdom
Hos patienter med AFLI og kronisk iskæmisk hjertesygdom og/eller anden aterosklerotisk karsygdom (perifert, i carotiderne eller aorta) anbefales generelt DOAK eller VKA-behandling som monoterapi. Dog kan der være individuelle forhold som indicerer kombinationsbehandling. Se Kapitel 3: Kronisk koronart syndrom, Afsnit 3.6.1.
AFLI og akut koronart syndrom (AKS) og/eller perkutan koronar intervention (PCI)
- Patienter, der er i AK-behandling (DOAK eller VKA) grundet AFLI, og som udvikler AKS og/eller får foretaget PCI-behandling, behandles som anført i Kapitel 1: Akut koronart syndrom og Kapitel 3: Kronisk koronart syndrom
- Patienter med nyligt AKS og AFLI anbefales i en periode fra 7 til 30 dage behandlet med tripleterapi med ASA, clopidogrel og DOAK eller VKA-behandling (INR 2,0-2,5)1 - se Kapitel 1: Akut koronart syndrom, afsnit 1.6.7og Figur 1.3
- Patienter med nylig PCI grundet stabil angina, og AFLI, anbefales i en periode fra 7 til 30 dage behandlet med tripleterapi med ASA, clopidogrel og DOAK eller VKA-behandling (INR 2,0-2,5)1 - se Kapitel 3: Kronisk koronart syndrom, Afsnit 3.6.1 og Figur 3.3
1Da blødningsrisikoen antages at være størst ved længerevarende behandling, anbefales triple-terapi kun i en begrænset periode, hvorunder der ved DOAK behandling overvejes reduceret dosis og ved VKA behandling er der påkrævet stram styring af INR med tilstræbt interval på 2,0-2,5 jvf Kapitel 1: Akut koronart syndrom.
For at fastlægge behandlingsvarigheden af henholdsvis triple- og dualterapi bør man estimere patientens blødningsrisiko ved at anvende HAS-BLED scoren. En HAS-BLED score på 0-2 indikerer lav blødningsrisiko, mens en HAS-BLED score på ≥ 3indikerer en høj blødningsrisiko (Tabel 15.4).
Kateterablation (lungeveneisolation) af AFLI
Ablationsbehandling af AFLI foretages under DOAK eller AK-behandling med VKA. Vedrørende DOAK er evidensen bedst for dabigatran og apixaban, dernæst rivaroxaban. Mindst erfaring haves med edoxaban.
Ved VKA-behandling skal behandlingen som minimum være opstartet 3 uger forud for indgrebet (med INR ≥2 med ugentlige målinger), og behandlingen fortsætter til mindst 3 måneder efter ablationen er foretaget.
Anvendes DOAK skal patienten ligeledes være i behandling i minimum 3 uger forud for indgrebet. Der anvendes den høje standarddosis DOAK (dabigatran 150 mg x 2 dagligt, rivaroxaban 20 mg x 1 dagligt, apixaban 5 mg x 2 dagligt, edoxaban 60 mg x 1 dagligt). Hvis patienten er i fast behandling med nedsat DOAK-dosis, konfereres med det center, der udfører ablationsbehandlingen.
Vanligvis udføres TEE inden proceduren (≤48 timer før) mhp. udelukkelse af trombe i venstre atrium og aurikel.
Ablation af højresidig AFLA kan foretages under enten VKA- eller eventuelt DOAK-behandling, hvor alle fire DOAK er tilladelige (minimum 3 uger før og 3 måneder efter ablationen). Livslang behandling anbefales i henhold til Afsnit 15.5.1 AK-behandling.
AFLI og apopleksi
AK-behandling hos en patient med nyligt cerebralt infarkt øger risiko for hæmorrhagisk transformation. AK-behandling kan dog være indiceret mhp. forebyggelse af yderligere infarkter.
For at minimere blødningsrisikoen anbefales:
- påbegyndelse af velindiceret AK-behandling behandling afgøres af eller i samråd med den patientansvarlige apopleksiafdeling
- AK behandling (ved fravær af blødning og/eller forøget risiko for blødning) kan som udgangspunkt påbegyndes/genoptages:
- 1 døgn efter TIA
- 3 dage efter et mindre infarkt
- 6 dage efter mellemstore infarkter
- 12 dage efter større cerebral iskæmisk skade
- patienter med proteseklap fortsætter som hovedregel igangværende blodfortynding. Mål-værdi for INR fastsættes i samråd mellem neurologisk og kardiologisk afdeling, afhængig af vurdering af risikoen for hæmorrhagisk transformation i det cerebrale infarkt
For patienter med non-valvulær AFLI kan AK-behandling enten bestå i VKA-behandling eller DOAK. Se i øvrigt Kapitel 25: Kardiel embolikilde.
Hos patienter med tromboemboliske komplikationer trods VKA behandling i niveau, INR 2,0-3,0, anbefaler man øgning af det terapeutiske INR niveau (INR-niveau maksimalt 3,0-3,5) eller skift til DOAK, såfremt der ikke er kontraindikation mod DOAK. Hos patienter i DOAK behandling anbefales at sikre, at patienten er kompliant.
Kateterbaseret aurikellukning
Kateterbaseret lukning af venstre aurikel kan overvejes som et alternativ hos patienter med alvorlige blødningskomplikationer under AK-behandling, høj blødningsrisiko eller ved tromboemboliske komplikationer under sufficient AK-behandling. Patienten bør konfereres med HSE.
Efter indgrebet behandles patienter med ASA 75 mg x 1 dagligt i 6 måneder. ASA kan herefter seponeres, hvis der ikke foreligger anden indikation for behandlingen.
Kirurgisk ablation (Maze-operation) og kirurgisk aurikellukning/-eksklusion
Patienter med kendt AFLI og CHA2DS2-VASc-score ≥2 som undergår åben hjertekirurgi, bør drøftes med thoraxkirurg mhp. stillingtagen til samtidig kirurgisk aurikellukning.
Patienter, som har fået foretaget disse indgreb, bør gives livslang peroral AK-behandling ved øget tromboembolirisiko i henhold til Afsnit 15.5.1 AK-behandling.
Akut (nyopdaget) AFLI
Da man ikke ved hvor hurtigt, der kan dannes tromber i venstre atriums aurikel efter opståen af AFLI, kan der argumenteres for at påbegynde AK-behandling, så snart AFLI er dokumenteret på 12 afledningers EKG. Der startes behandling med DOAK, alternativt VKA. Da VKA først er effektiv, når INR er i terapeutisk niveau, kan der anvendes LMH som overlappende behandling, hvis man vurderer, at patienten har en særlig høj risiko for tromboemboli, f.eks. ved påvist intrakavitær trombe.
AFLI opstået i forbindelse med akut infektion eller kirurgi
Patienter med AFLI opstået i forbindelse med infektion eller kirurgi (herunder hjertekirurgi) har øget risiko for apopleksi og recidiv af AFLI. Som udgangspunkt bør disse patienter behandles som enhver anden patient med AFLI. Dette gælder også AK-behandling, som bør gives afhængigt af patientens CHA2DS2-VASc-score.
Patienten bør henvises til kardiologisk vurdering inklusiv ekkokardiografi. Hvis en opfølgende kontrol på baggrund af anamnese, langtidsmonitorering og ekkokardiografi kan sandsynliggøre, at patientens AFLI udelukkende har været udløst af infektion eller kirurgi, kan den perorale AK-behandling seponeres. Hvis der hersker tvivl herom, bør peroral AK-behandling fortsættes, hvis der er øget tromboembolirisiko ud fra patientens CHA2DS2-VASc-score.
Valvulær AFLI
DOAK anbefales ikke ved valvulær AFLI (mitralstenose og mekanisk hjerteklap). Reumatisk mitralstenose hos AFLI-patienter medfører 17 gange øget risiko for tromboemboli og indicerer VKA-behandling. Hos AFLI-patienter med mekanisk aorta- og/eller mitralklapprotese anbefales VKA evt. suppleret med livslang ASA-behandling. Se Kapitel 14: Antikoagulationsbehandling, Tabel 14.1.
AFLI hos patienter med cancer
Hos patienter med AFLI og cancer, hvor der er behov for behandling med kemoterapi, er der erfaring for, at behandlingen med VKA er meget svær at styre blandt andet på grund af interaktion med kemoterapeutika og ændringer i kostvaner i forbindelse med sygdom og kemoterapi.
Såfremt der findes indikation for fortsat AK-behandling hos cancerpatienter, kan LMH eller DOAK anvendes med samme forbehold, som beskrevet i Kapitel 12: Lungeemboli og dyb venetrombose, Afsnit 12.4 Venøs tromboembolisk sygdom hos cancerpatienter, om end evidensen for AK-behandling ved AFLI og cancer er mere sparsom. Det vurderes individuelt, hvorvidt der skal skiftes tilbage til VKA efter afsluttet kemoterapi.
Kontrol efter opstart af AK-behandling
DOAK: Da dosis afhænger af nyrefunktionen kontrolleres denne ved indledning af behandling og ved langtidsbehandling desuden hver 3.-6. måned det første år. Herudover bør nyrefunktionen vurderes i særlige kliniske situationer, hvor der er mistanke om fald i nyrefunktionen (fx infektion, dehydrering). Hos patienter over 75 år eller med nedsat nyrefunktion bør nyrefunktionen vurderes mindst én gang årligt.
VKA: (se Kapitel 14: Antikoagulationsbehandling, Tabel 14.1).
15.5.3 Frekvens– og rytmekontrol
Frekvenskontrol = sænke ventrikelfrekvensen
Rytmekontrol = konvertering til eller opretholdelse af sinusrytme (antiarytmika, DC-stød, ablation)
Frekvenskontrollerende behandling gives til alle patienter med symptomgivende AFLI eller AFLA med hurtig ventrikelaktion. Ofte er supplerende rytmekontrollerende behandling i form af kardiovertering, antiarytmika eller lungeveneisolation nødvendigt.
Akut behandling af AFLI
- Hos hæmodynamisk ustabile patienter vurderes den tilgrundliggende årsag. Formodes tilstanden primært at være forårsaget af AFLI (og ikke fx sepsis el. andet.), overvejes akut DC-konvertering
- Akut frekvensregulerende behandling gives til alle patienter med AFLI >2 døgn eller ukendt varighed og hurtig ventrikelaktion, medmindre patienten er hæmodynamisk påvirket i en grad, der indicerer akut DC-konvertering. Der stiles mod en frekvens på <110 /min
- Behandling kan indledes med intravenøs/peroral digoxin eller med peroral betablokker eller non-dihydropyridin calciumantagonist afhængig af effekten. Før anvendelse af betablokker eller non-dihydropyridin calciumantagonist, bør der foreligge en ekkokardiografisk vurdering af venstre ventrikels systoliske funktion
- Hos patienter med hjertesvigt kan man i udvalgte tilfælde anvende amiodaron under dække af AK-behandling mhp medicinsk konvertering. Akut start af amiodaron og andre konverterende antiarrytmika bør – analogt med DC- konvertering – forudgåes af TEE for at udelukke trombe, hvis AF har varet >48 timer eller debuttidspunkt er ukendt
- Ved den stabile patient med AFLI <48 timer vil man også oftest stile mod direkte konvertering (medicinsk og/eller elektrisk), især hvis episoden har varet >12 timer. Se Kapitel 16: Kardiovertering af atrieflimren/-flagren
Langtidsbehandling af AFLI
Ved paroksystisk og persisterende AFLI tilstræbes:
- frihed for symptomatisk AFLI med medicin og/eller lungeveneisolation
- tolerable anfald af AFLI med eller uden medicin/lungeveneisolation/DC-konvertering
Ved permanent AFLI er behandlingsmålet frekvensregulering, som beskrevet nedenfor.
Frekvenskontrollerende behandling
Efter den akutte fase bør den frekvenskontrollerende behandling fortsætte. Der stiles mod en hvilefrekvens <100-110/min, dog lavere hvis patientens symptomer indikerer behov for strammere frekvenskontrol eller for en anden behandlingsstrategi. Der findes følgende behandlingsmodaliteter:
- betablokkere
- non-dihydropyridin calciumantagonister
- digoxin
- amiodaron (i sjældne tilfælde)
- His-ablation og pacemaker behandling (HSE)
Ved valg af præparat til medikamentel frekvenskontrol bør der tages hensyn til patientens aktivitetsniveau. Patienter med inaktiv livsstil er ofte velbehandlede med digoxin alene. Hos aktive patienter bør der foretrækkes betablokker eller non-dihydropyridin calciumantagonist. Hos en række patienter vil kombinationsbehandling af betablokker eller non-dihydropyridin calciumantagonist og digoxin være nødvendig.
His-ablation og pacemakerimplantation
Anvendes mhp. frekvenskontrol til udvalgte svært symptomatiske og behandlingsrefraktære ældre patienter, men også i tilfælde, hvor patienten trods gentagne lungeveneisolationer har svært symptomatiske og medikamentelt behandlingsrefraktære episoder med AFLI.
His-ablation bør ligeledes overvejes hos patienter med permanent AFLI, hjertesvigt (NYHA III eller IV) og biventrikulær pacemaker, som har biv-pace <90-95% (patienter med CRT) på grund af overledt AFLI.
Rytmekontrollerende behandling
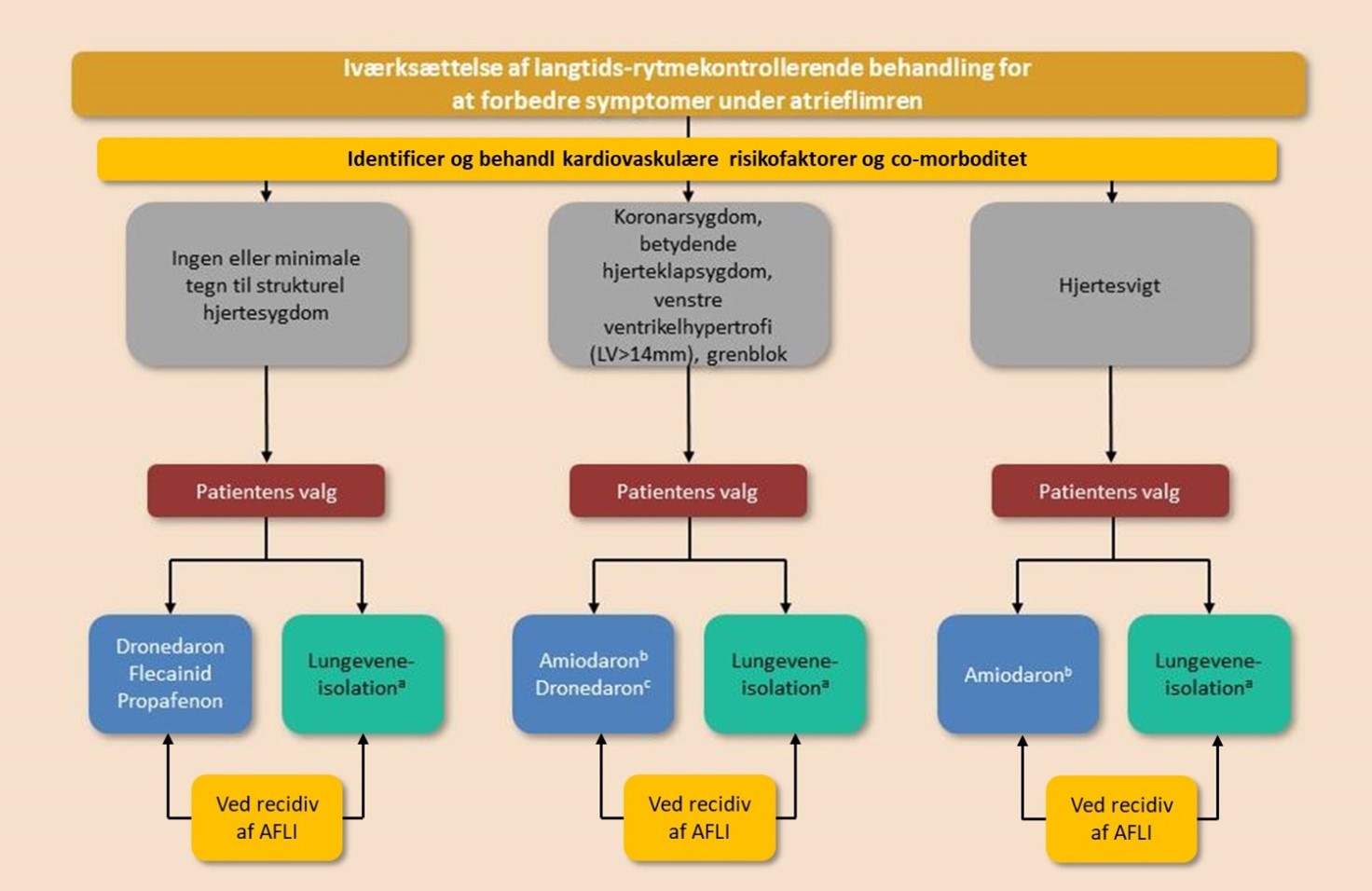
Rytmekontrol omfatter konvertering (medikamentel og/eller elektrisk), behandling med antiarytmika og lungeveneisolation (radiofrekvensablation (RFA) kryoablation eller ablation med pulserende højspænding (PFA)). Hovedformålet er symptomreduktion. Nedenstående flowdiagram viser algoritmen for valg af farmakologisk eller non-farmakologisk rytmekontrolbehandling.
Konverterende behandling
DC-konvertering: Mest effektive og anvendte metode til at afbryde AFLI og dermed at genoprette sinusrytme. Se Kapitel 16: Kardiovertering af atrieflimren/-flagren.
Antiarytmika: Især effektive hos patienter med kort arytmivarighed (<7 dage).
- klasse 1C antiarytmika (flecainid eller propafenon)
- vernakalant
- amiodaron (specielt patienter med hjertesvigt)
Behandling med antiarytmika
Antiarytmika gives til patienter med paroksystisk AFLI og til patienter med persisterende AFLI i forbindelse med DC-konvertering og i tiden efter konvertering mhp. at opretholde sinusrytme – se Afsnit 15.5.4 Farmaka til frekvens- og rytmekontrollerende behandling af AFLI. Bradyarytmi induceret af relevant antiarytmika, kan kræve pacemakerimplantation for at sikre mulighed for sufficient behandling af takyarytmi.
- betablokkere
- klasse 1C antiarytmika (flecainid eller propafenon)
- dronedaron
- amiodaron (specielt patienter med hjertesvigt)
- (sotalol)
Lungeveneisolation
Lungeveneisolation (RFA, cryo-ablation eller PFA) mhp. rytmekontrol udføres på HSE og tilbydes patienter, hvor rytmekontrollerende behandling med klasse 1C eller 3 antiarytmika ikke har været effektiv, eller hvor patienten ikke tolererer eller ikke ønsker langvarig behandling med antiarytmika. Med nuværende behandlingsteknik opnås en succesrate (frihed for AFLI efter et år) på omkring 70-80% efter 1-2 procedurer hos patienter med paroksystisk AFLI. Effekten er betydeligt ringere hos patienter med persisterende AFLI.
Behandlingen tilbydes derfor først og fremmest patienter med symptomatisk paroksystisk AFLI, som er <75 år, og i udvalgte tilfælde også til patienter med persisterende og langvarig persisterende AFLI.
Hos yngre og ellers fuldstændig raske symptomatiske patienter (EHRA > 1) kan lungeveneisolation anvendes uden forudgående forsøg med antiarytmika.
Permanent AFLI, dilatation af ve. atrium (>50 mm), alder >75-80 år og betydelig (kardiel) komorbiditet taler som regel imod lungeveneisolation.
Lungeveneisolation er almindeligvis førstevalg hos patienter med takykardi-induceret kardiomyopati mhp. bedring af venstre ventrikelfunktion, uanset symptomstatus.
Patienterne kontrolleres 3-12 mdr. efter lungeveneisolation på ablationscenter eller i AFLI-klinik. Ved tegn til sinusrytme uden rytmeregulerende medicin kan patienten afsluttes med besked om at henvende sig til primærsektoren ved symptomer. Ved recidiv af symptomer udføres EKG/holter/eventrecorder mhp. diagnosticering af, hvilken arytmi det drejer sig om. Ved recidiv af AFLI eller AFLA overvejes medicinsk eller tidlig elektrisk kardiovertering, samt vurdering af videre behandlingsstrategi, herunder evt. re-ablation
Patienter med hjertesvigt og atrieflimren
Yngre patienter med hjertesvigt, nedsat LVEF, og tilbagevendende symptomatisk AFLI under optimal hjertesvigt behandling bør tilbydes rytmekontrollerende strategi i form af kateterablation. Hos disse patienter er symptomlindring den afgørende behandlingsgevinst.
Før henvisning bør følgende vurderes:
Paroksystisk AFLI:
- symptomkorrelation bør dokumenteres med EKG-monitorering
Persisterende AFLI:
- der bør påvises symptombedring og/eller betydende forbedring af LVEF ved opnåelse af sinusrytme med DC-konvertering og/eller amiodaron
AK-behandling: Se Afsnit 15.5.2: Specielle situationer ved AK-behandling.
Pacemakerbehandling ved AFLI
Ved paroksystisk AFLI med takykardi-bradykardi syndrom implanteres DDDR-pacemaker, og ved permanent AFLI med betydende pauser implanteres VVIR-pacemaker.
De samme pacemakertyper anvendes i forbindelse med His-ablation eller som underlag for medikamentel behandling, der medfører betydelig bradykardi. Biventrikulær pacing (CRT) anbefales til patienter med systolisk LV-funktion ≤ 40%, og forventet høj paceafhængighed. Se Kapitel 5: Kronisk hjerteinsufficiens, Afsnit 5.5 Behandling og Kapitel 19: Pacemakerbehandling.
Kirurgisk behandling: MAZE III-operation udføres kun på få centre og er som regel forbeholdt patienter med symptomatisk AFLI og indikation for anden samtidig hjertekirurgi. Ud over den klassiske MAZE III-operation anvendes der gennem den senere tid også andre ablationsmetoder.
15.5.4 Farmaka til frekvens- og rytmekontrollerende behandling af AFLI
Betablokkere
Indikationer:
- akut frekvensregulering af AFLI med hurtig ventrikelaktion
- permanent frekvensregulering, evt. i kombination med digoxin
- anfaldsforebyggelse ved paroksystisk eller persisterende AFLI efter DC-konvertering
Kontraindikationer:
- truende eller manifest hjerteinsufficiens og skal derfor gives med forsigtighed til patienter med nedsat eller ukendt venstre ventrikelfunktion
- der bør foreligge en transtorakal ekkokardiografi, før der påbegyndes akut frekvensregulerende behandling med i.v. betablokker
Dosering:
- peroral dosering: tbl. metoprololsuccinat 100-200 mg dagligt, tbl. atenolol 50-100 mg dagligt, tbl. bisoprolol 5-10 mg dagligt, tbl. carvedilol 12,5-25 mg x 2 dagligt
- ved hjertesvigt startes med lav dosering og langsom optitrering. Patienten bør være i stabil fase og i optimal anden hjertesvigtsbehandling, se Kapitel 5: Kronisk hjerteinsufficiens, Afsnit 5.5 Behandling.
- IV dosering: Fx metoprolol 2,5-5 mg langsomt i.v. over 5 minutter, som evt. kan gentages 1 til 2 gange. Bør være forbeholdt specielle tilfælde og anvendes med stor forsigtighed og anbefales generelt ikke ved nedsat systolisk venstre ventrikelfunktion
Non-dihydropyridin calciumantagonister
Indikationer:
- akut frekvensregulering af AFLI med hurtig ventrikelaktion
- førstevalgspræparat ved astma bronkiale
- der bør foreligge en transtorakal ekkokardiografi før, der påbegyndes akut frekvensregulerende behandling med i.v. eller peroral verapamil
- permanent frekvensregulering, evt. i kombination med digoxin. OBS: Samtidig indgift af verapamil og digoxin kan reducere digoxinudskillelsen med op til 50%
Kontraindikationer:
- truende eller manifest hjerteinsufficiens og skal derfor gives med forsigtighed til patienter med nedsat eller ukendt venstre ventrikelfunktion
- hos patienter i betablokker behandling
Dosering:
- peroral dosering: Fx tbl. verapamil retard 120-240 mg x 2 dagligt eller tbl. diltiazem retard 240-360 mg dagligt
- IV dosering: Inj. 5 mg verapamil langsomt i.v. over 5 minutter, som evt. kan gentages 1 til 2 gange.
Digoxin
Indikationer:
- akut frekvensregulering af AFLI med hurtig ventrikelaktion især hos hjertesvigtpatienter
- permanent frekvensregulerende behandling. Digoxin kan suppleres/erstattes med betablokker eller non-dihydropyridin calciumantagonist
- især effektivt til frekvensregulering i hvile, men i mindre grad ved fysisk belastning. Hos ældre, relativt immobile patienter, kan man derfor ofte behandle alene med digoxin
Dosering:
- mætningsdosis 0,75 til 1,0 mg i.v./peroralt inden for det første døgn, fordelt på 0,5 mg initialt, efterfulgt af 0,125 til 0,25 mg med 6 og 12 timers interval
- vedligeholdelsesdosis afhængig af alder, vægt og nyrefunktion (se skema nedenfor). Samtidig indgift af verapamil kan reducere digoxinudskillelsen med op til 50%
Ovenstående er kun vejledende og kan kontrolleres ved bestemmelse af P-digoxin, der tages mindst 8 timer efter sidste digoxindosis. Terapeutisk plasmakoncentration: 1,0-2,0 nmol/l (0,8-1,6 µg/l), hvor der normalt stiles mod niveau i nedre halvdel af området, hos hjertesvigtpatienter ikke over 1,0 nmol/l (0,8 µg/l).
Amiodaron
Indikationer:
- konverterende behandling
- anfaldsforebyggende
- eneste antiarytmikum der kan anvendes ved hjertesvigt
- kan evt. anvendes ved utilstrækkelig frekvensregulering hos patienter med hjertesvigt eller LVEF <35%
- postoperativ AFLI
Kontraindikationer:
- kendt overfølsomhed for iod
- eksisterende thyroideadysfunktion
- sinusbradykardi <50/min
- syg sinus syndrom medmindre patienten har pacemaker
- alvorlige AV-overledningsforstyrrelser, medmindre patienten har pacemaker
- QTc-interval ≥500 ms uden grenblok
- kombinationsterapi med præparater, der forlænger QT-intervallet
Dosering: 1200-1800 mg dagligt peroralt indtil akkumuleret 10 g, alternativt 1200 til 1800 mg i.v. pr. døgn, herefter vedligeholdelsesdosis 200-400 mg x 1 dagligt.
Virkningen indtræder først dage til uger efter behandlingsstart. De fleste patienter nøjes med peroral vedligeholdelsesdosis på 200 mg dagligt efter mætningsfasen. Dog kan doser under 200 mg dagligt være tilstrækkelige og medføre færre bivirkninger.
Før behandlingen indledes:
Der bør udføres 12 afledningers EKG, TSH, levertal. Lungefunktionsundersøgelse med diffusionskapacitet og rtg thorax kan overvejes hos udvalgte patienter.
Behandlingen kan indledes ambulant, hvis den daglige mætningsdosis ikke overstiger 800 mg, og patienterne ikke har tegn til syg sinus syndrom, AV-overledningsforstyrrelser eller manifest hjertesvigt. Ved større mætningsdosis (som regel 1200 mg dagligt) indledes behandlingen under indlæggelse på sygehus med telemetri-overvågning i mindst 2 døgn og daglig EKG.
Under behandlingen bør foretages: 12 afledningers EKG, thyreoidea- og levertal efter 1, 3, 6 og 12 måneder, herefter hver 6. måned samt evt. rtg thorax årligt.
Man bør være opmærksom på bivirkninger
- QTc-forlængelse (>500 ms eller delta-ændring på 60 ms)
- Torsade des pointes-takykardi
- bradyarytmier (SA- og AV-blok)
- hyper- eller hypothyreoidisme
- øjengener (specielt cornea-aflejringer, opticus-neurit), som bør udløse henvisning til øjenlæge
- nyopstået dyspnø eller andre lungesymptomer (interstitiel pneumonitis eller lungefibrosebør udredes med fornyet røntgen af thorax og/eller lungefunktionsundersøgelse med diffusionskapacitet)
Ved opstart af amiodaronbehandling anbefales dosisreduktion af warfarin på 25-50% afhængigt af INR, som bør kontrolleres hyppigt. På baggrund af amiodarons lange halveringstid (op til 4 måneder) vil warfarinmetabolismen være påvirket i flere måneder efter ophør med amiodaronbehandling. Se Kapitel 35: Farmaka og kardiovaskulære komplikationer for yderligere interaktioner med amiodaron.
Dronedaron
Indikationer:
- anfaldsforebyggende behandling af AFLI med eller uden strukturel hjertesygdom og normal systolisk funktion af venstre ventrikel. Dog bør der udvises stor forsigtighed hos patienter med koronarsygdom
Kontraindikationer:
- hjertesvigt eller nedsat systolisk funktion af venstre ventrikel
- alvorlige AV-overledningsforstyrrelser eller syg sinusknude uden fungerende pacemaker
- bradykardi <50/min
- permanent AFLI med varighed ≥6 måneder (eller ukendt varighed), hvor der ikke længere overvejes genetablering af sinusrytme
- lægemidler der kan inducere torsade de pointes
- QTc interval ≥500 ms uden grenblok
- betydelig nedsat lever- og nyrefunktion (kreatininclearance <30 ml/min)
Dosering: 400 mg x 2 dagligt peroralt sammen med et måltid.
Før behandlingen indledes: 12 afledningers EKG, levertal, væsketal. Behandlingen kan indledes ambulant, hvis patienterne ikke har tegn til syg sinus syndrom eller AV-overledningsforstyrrelser.
Under behandling: Der anbefales kontrol af levertal og kreatinin efter 1. uge, månedligt de første 6 mdr samt efter 9 og 12 måneder. Herefter hver 6. måned.
12 afledningers EKG anbefales hver 6. måned efter opstart.
Ved tidlig stigning i plasma-kreatinin efter indledning af behandlingen anbefales ugentlige målinger af nyretal. Hvis plasma-kreatinin stabiliseres kan man anvende den seneste værdi som referenceværdi. Ved fortsat plasma-kreatinin stigning, skal patienten udredes i nyremedicinsk regi og seponering af behandlingen bør overvejes.
Ved stigning i ALAT ≥3 gange den øvre grænse af referenceintervallet, bør der tages nye levertal indenfor 2 til 3 døgn. Hvis det forhøjede ALAT-niveau bekræftes, bør dronedaron seponeres.
Patienterne skal kontakte læge øjeblikkeligt ved symptomer på leverskade (mavesmerter, appetitløshed, kvalme, opkastning, feber, utilpashed, træthed, ikterus, mørkfarvning af urin eller kløe mhp vurdering inkl. Blodprøvetagning.
Ved betydelig QT-forlængelse (QTc >500 ms) seponeres behandlingen hos patienter uden grenblok. Desuden observeres for Torsade des pointes-takykardi og bradyarytmier (SA-, AV-blok).
Der bør udvises forsigtighed ved samtidig behandling med statiner, digoxin, betablokker og/eller calciumantagonister.
Klasse 1C: Flecainid/propafenon
Indikationer
- konvertering af AFLI af kort varighed. Hos patienter med meget hurtig AFLI tilrådes frekvensregulerende behandling, før der gives klasse 1C antiarytmika. Kan eventuelt anvendes som pill-in-the-pocket terapi
- anfaldsforebyggende behandling
Bør altid kombineres med et stof, der hæmmer AV-overledningen (f.eks. digoxin, betablokker) pga. risiko for konvertering af AFLI til en relativt langsom AFLA med mulighed for 1:1 overledning over AV-knuden.
Kontraindikationer
- iskæmisk hjertesygdom
- nedsat venstre ventrikelfunktion (EF <50%)
- hypertrofi af venstre ventrikel >14 mm
- kendt grenblok
Dosering
- konvertering: Peroral engangsdosis med tbl. flecainid 200-300 mg eller tbl. propafenon 450-600 mg. Alternativt kan gives inj. flecainid 1,5-2 mg/kg i.v. over 10 minutter. Infusionen afbrydes, når konverteringen er opnået. Efterfølgende 4-6 timers observation i telemetri
- anfaldsforebyggelse: Tbl. flecainid 100 mg x 2 (max. 150 mg x 2) dagligt, tbl. propafenon 150-300 mg x 2 dagligt
Indledning og opfølgning af behandlingen
- der bør foreligge en aktuel ekkokardiografi, og ved mistanke om underliggende strukturel hjertesygdom bør patienten udredes yderligere
- behandlingen opstartes under indlæggelse på sygehus med telemetri-overvågning i 2 døgn. Det samme gælder ved dosisøgning og ved indledning af behandling med ”pill-in-the-pocket”-strategi
- bolus i.v. nødvendiggør monitorering
- plasmakoncentrationsbestemmelse bør udføres ved anvendelse af høje doser og i situationer, hvor der bør udvises særlig opmærksomhed (nedsat lever- eller nyrefunktion samt ved interaktionsrisiko). I Danmark udføres analysen af Unilab, som har følgende referenceinterval: 0,42-2,11 mikromol/l. Det er ikke relevant at foretage plasmakoncentrationsbestemmelse af propafenon
- hver 6. måned foretages 12 afledningers ekg samt blodprøver med væske/levertal.
- langtids-EKG bør overvejes ved symptomer, som kan give mistanke om proarytmi (anderledes arytmisymptomer, nytilkommen svimmelhed eller synkoper)
Behandlingen bør seponeres ved
- nytilkommen monomorf ventrikulær takykardi uden anden oplagt årsag
- udvikling af grenblok
- SA-blok, AV-blok eller betydende bradykardi
- mere end 25% øgning af QRS-bredden sammenlignet med før behandlingsstart
15.5.5 Komorbiditet, livsstilsfaktorer og rehabilitering
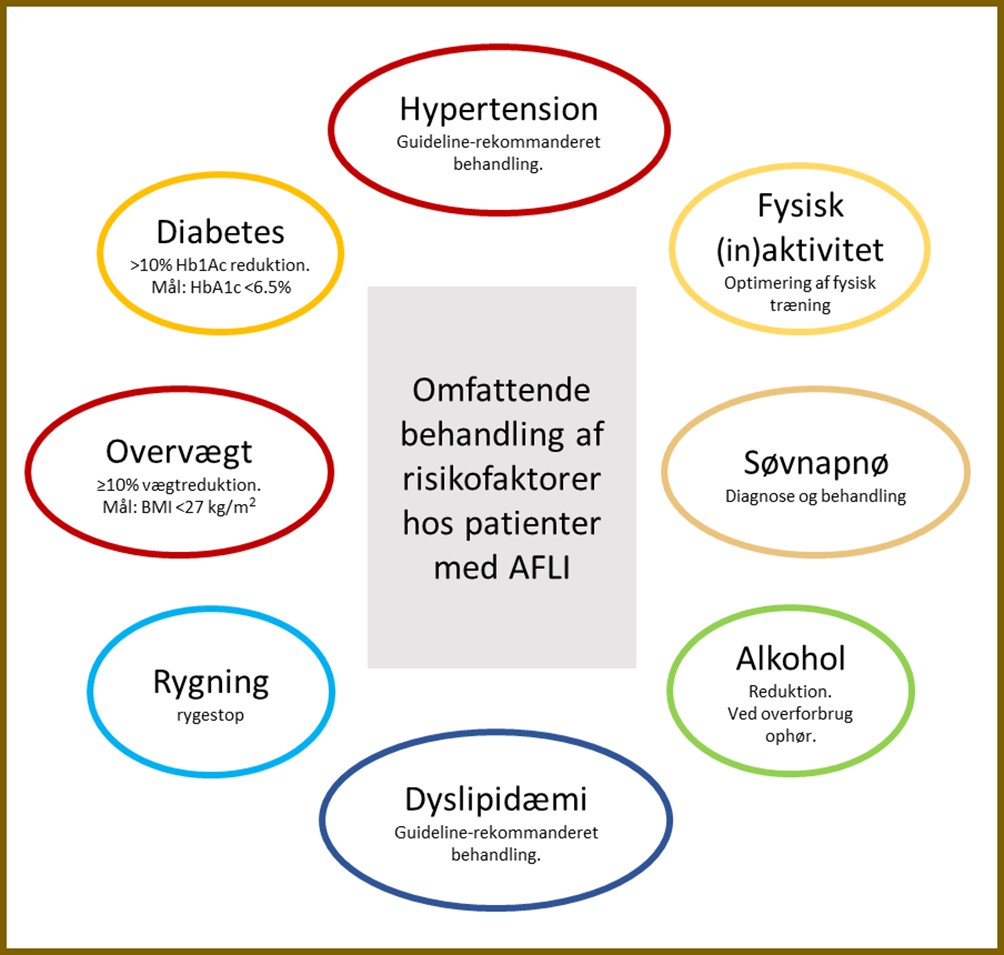
Identifikation og behandling af komorbiditet, kardiovaskulære risikofaktorer og livsstilsfaktorer anbefales som en integreret del i behandlingen af AFLI, idet det bidrager til forebyggelse af apopleksi og reducerer AFLI byrden og sværhedsgraden af symptomer.
Blandt de vigtigste er:
- Overvægt – øger recidiv af AFLI efter bl.a. lungeveneisolation
- alkohol - øget blødningsrisiko ved AK-behandling, øger incidens og recidiv af AFLI
- fysisk aktivitet - moderat fysisk aktivitet mindsker incident AFLI og recidiv af AFLI
- hypertension - øget risiko for incident AFLI, øget recidiv af AFLI efter lungeveneisolation, øget risiko for apopleksi og risiko for blødning ved AK-behandling
- diabetes - øget risiko for AFLI, god glykæmisk kontrol mindsker recidiv efter lungeveneisolation
- søvnapnø - behandling af søvnapnø kan bedre rytme-kontrol hos AFLI patienter(se også Figur 15.4)
Det anbefales, at patienter med AFLI/AFLA vurderes individuelt mhp. henvisning til hjerterehabilitering (jvf. den i 2019 udkomne kliniske retningslinje fra Sundhedsstyrelsen.
15.6 Atrieflimren og overgang til det nære sundhedsvæsen
AK-behandling
Ved stabil AK-behandling kan kontrollerne heraf foregå i primærsektoren ved dedikerede sundhedscentre/praktiserende læger. Relevante blodprøver alt efter type af AK-behandling (se Afsnit 14.4 Peroral AK-behandling). Må AK-behandlingen ophøre pga. alvorlig blødning eller tilkommer der tromboemboliske komplikationer under pågående behandling, bør man overveje henvisning til hospitalsambulatorium mhp. fornyet vurdering af AK-behandlingen. Det anbefales at risiko for tromboemboli og blødningsrisiko løbende revurderes, da disse er dynamiske.
Efter lungeveneisolation
Følges initialt ved ablationssted eller AFLI-klinik (se afsnit om ablation/lungevenisolation). Ved sinusrytme uden rytmeregulerende medicin kan patienten afsluttes med besked om at henvende sig til primærsektoren ved fornyede symptomer. Ved symptomer på recidiv af AFLI/AFLA udføres EKG og evt. genhenvises til sygehus/hospital mhp. revurdering.
Kontrol og opfølgning af patienter i farmakologisk rytmeregulerende behandling
Patienter i behandling med klasse IC og III antiarytmika følges og monitoreres på hospital eller ved speciallæge i kardiologi (se Afsnit 15.5.4 Farmaka til frekvens- og rytmekontrollerende behandling af AFLI).
Hos patienter i medicinsk anfaldsforebyggende eller frekvensregulerende behandling med de øvrige lægemidler, og som har opnået de ønskede behandlingsmål, er det rimeligt at kontrollere patienten én gang årligt mhp. EKG-kontrol og evt. præparat- eller dosis-justering (for Digoxin under hensyntagen til nyrefunktion, alder og vægt) samt blodprøver afhængig af hvilken type medicinsk behandling. Dette kan foregå på hospital eller i primærsektoren ved dedikeret praktiserende læge/sundhedshus.
Hvis patienter i anfaldsforebyggende behandling får bivirkninger af medicinen eller gennembrud af intolerable symptomer, konfereres med kardiologisk ambulatorium mhp. evt. dosisjustering, præparatskift og/eller behov for henvisning til yderligere vurdering, herunder stillingtagen til evt. indikation for lungeveneisolation/re-ablation.
Ved mistanke om betydende brady- eller takykardi under frekvensregulerende behandling overvejes 1-2 døgns Holter-monitorering. Ved bradykardi foretages dosis-reduktion og evt. seponering. Ved intraktabel takykardi, pga. nødvendig dosisreduktion grundet bivirkninger, kan overvejes henvisning til hospital mhp. fornyet vurdering.