7. Infektiøs endokarditis
7.1 Definition
Infektiøs endokarditis er en endovaskulær infektion af kardielle strukturer (f.eks. native klapper, atrialt eller ventrikulært endokardium) inkluderende endarteritis af de store intrathorakale kar (f.eks i en persisterende ductus arteriosus, arteriovenøse shunts eller coarctatio aortae) eller af intrakardielle fremmedlegemer (f.eks klapproteser, pacemaker eller ICD-elektroder).
7.2 Forekomst
Ca. 600-700 tilfælde årligt i DK. Incidensraten for nye tilfælde: ca. 8-10/100.000 patient-år.
7.3 Prognose
- infektiøs endokarditis er en af de alvorligste bakterielle infektionssygdomme i den vestlige verden
- ubehandlet anses mortaliteten at være 100%, behandlet 5-30% under den primære indlæggelse, afhængig af lokalisation, agens, alder og komorbiditet
- ca. 40 - 50% af patienter, som ses i landsdelscentrene, må opereres, ofte hastende eller akut. I Danmark opereres ca. 20-25% af alle patienter med endokarditis
7.4 Ætiologi
De fleste bakterier kan give anledning til infektiøs endokarditis, men der er langt overvejende tale om stafylokokker eller streptokokker. Fordelingen af bakteriespecies ved endokarditis er:
- ca. 1/3 er streptokokker (overvejende non-hæmolytiske streptokokker, sjældnere β-hæmolytiske streptokokker)
- ca. 1/3 er stafylokokker (Staphylococcus aureus på native klapper og fremmedlegemer (proteseklapper og pace-elektroder), koagulase-negative stafylokokker ses oftest i forbindelse med fremmedlegemer)
- ca. 1/6 er enterokokker (overvejende Enterococcus faecalis), med tendens til at udgøre en stadig stigende andel, især med stigende alder
- dyrkningsnegativ infektiøs endokarditis forekommer i ca. 10% af tilfældene (hyppigst pga. påbegyndt antibiotisk terapi, sjældnere pga. vanskeligt/ikke dyrkbare mikroorganismer så som Coxiella burnetii (Q-feber), Bartonella spp., Tropheryma whipplei etc.)
- de resterende 5% af tilfældene fordeler sig på HACEK-gruppen (Haemophilus, Aggregatibacter, Cardiobacterium, Eikenella og Kingella), svampe samt enterobakterier såsom Escherichia coli og Klebsiella spp
7.5 Symptomer og kliniske fund
Kliniske kardinalfund
Sygdommen har overordnet set to præsentationsformer: Typisk ses et snigende subakut forløb, men billedet kan være dramatisk, især ved S. aureus-endokarditis, med akut septisk shock og hurtigt indsættende hjertesvigt. Følgende fund findes i varierende grad:
- uspecifikke symptomer i form af træthed, febrilia/subfebrilia og vægttab, da der oftest er tale om en ’sløv’ og recidiverende infektion
- ved klapdestruktion medførende insufficiens (sjældent stenose) kan sygdommen manifestere sig med (akut) hjertesvigt
- sekundære bakteriæmiske eller emboliske manifestationer, herunder cerebral infarkt/absces, perifere embolier og/eller abscesser inkl. arthritis og spondylodiskitis
- inflammatoriske, eks. nephritis og vasculitis, samt hudmanifestationer som splinters, Osler knuder og ”Janeway lesions”
- ofte indlægges patienter med infektiøs endokarditis med andre mere iøjnefaldende infektioner, der kan være primære eller sekundære i forhold til infektiøs endokarditis (f.eks pneumoni, urinvejsinfektion, spondylodiskitis, meningitis). Herudover er endokarditis en vigtig differentialdiagnose hos patienter indlagt med feber af ukendt årsag, og ved mistanke om okkult cancer
- stetoskopi uden mislyde ved infektiøs endokarditis forekommer f.eks. ved infektion på tricuspidalklappen (i.v.-stofmisbrugere, permanent CVK, pacemaker/ICD-elektroder), på proteseklapper, men også ved endokarditis med akut svær aortainsufficiens
- evt. kan de kliniske fund være yderst diskrete og med bakteriæmi som eneste oplagte klinisk fund
Median latenstid fra symptomdebut til diagnose er ca. 20 dage (op til seks mdr. eller mere), og fra første lægekontakt er den mediane diagnostiske forsinkelse ca. ti dage (op til seks mdr. eller mere).
7.6 Udredning
Klinisk mistanke om infektiøs endokarditis bør uopsætteligt medføre bloddyrkninger og ekkokardiografi.
Klinisk mistanke om infektiøs endokarditis
- feber (oftest > 4-5 døgn) + mislyd
- feber + hjertesvigt
- uafklaret feber i ugevis
- bakteriæmi med bakterier typiske for endokarditis
- uafklaret feber og emboliske fænomener
Bloddyrkninger
- tages tidsforskudt for at dokumentere konstant tilstedeværende bakteriæmi, som er karakteristisk for infektiøs endokarditis. Der tages mindst 3 sæt bloddyrkninger før der gives antibiotika
- i tilfælde af CVK tages bloddyrkninger både perifert og fra CVK
- i akutte og svære tilfælde bør antibiotika ikke udsættes, men 3 sæt bloddyrkninger tages tidsforskudt med 30-60 min
- efter påbegyndt antibiotika behandling anbefales kontrolbloddyrkning ved mistanke om behandlingssvigt og især ved S. aureus endokarditis
- ved usikker billeddiagnostisk diagnose vil positiv bloddyrkning efter 48 – 72 timer tale for endokarditis
- ved vedvarende vækst foretages ny ekkokardiografisk vurdering og udredning for ekstra-kardielle foci. Justering af antibiotisk behandling må overvejes ved vedvarende bakteriæmi udover 3 døgn
Ekkokardiografi
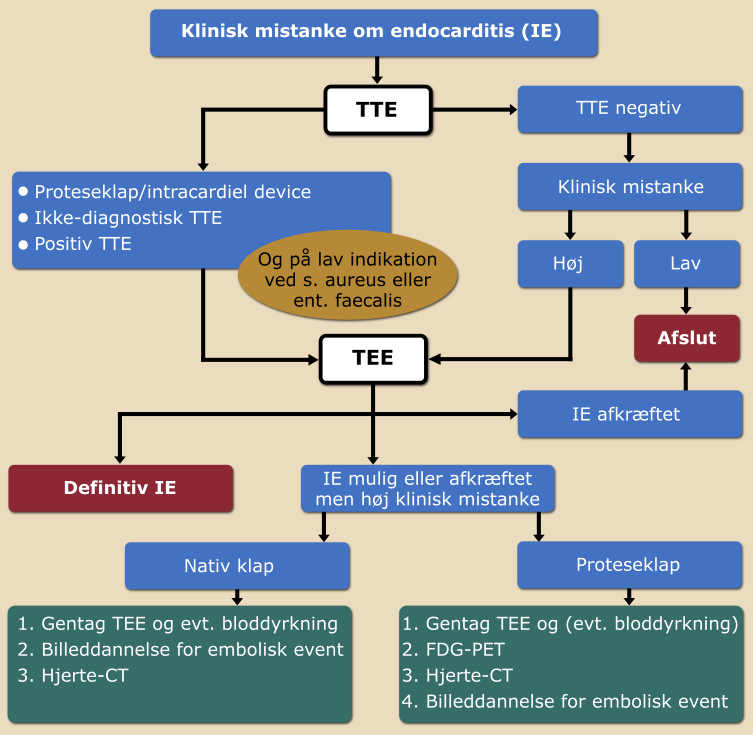
Ekkokardiografi er sammen med bloddyrkninger central i udredningen (se Figur 7.1). Patienter mistænkt for endokarditis skal som minimum have foretaget transthorakal ekkokardiografi (TTE), og ved verificeret diagnose eller ved begrundet mistanke skal der også foretages transoesofageal ekkokardiografi (TEE).
Ekkokardiografi er afgørende for diagnosen infektiøs endokarditis, når der påvises:
- vegetationer på klapper, elektroder, eller hvor en turbulent strøm rammer endokardiet – med mindre elementet kan have anden forklaring f.eks prolaberende klapfragment, chordaruptur eller trombe
- absces, evt. med fisteldannelse
- hjerteklapsperforation
- paravalvulær lækage og/eller pseudoaneurisme – kan være eneste fund ved proteseklapendokarditis
- løshed af proteseklap
- TTE anvendes til bedømmelse af venstre ventrikels funktion og til udelukkelse af truende katastrofe (vurdering af klapfunktion og evt. vegetationsstørrelse) samt til fokusering af den efterfølgende TEE
- supplerende TEE udført af eller under supervision af erfaren operatør anbefales til næsten alle patienter med verificeret eller begrundet mistanke om endokarditis
Ekkokardiografisk vurdering kan være vanskelig i nogle tilfælde, og især når patienten har en proteseklap. Indblik kan være dårligt grundet slagskygger eller på grund af følger efter operation. I tilfælde, hvor der ikke er tilstrækkeligt indblik, og der er tvivl om diagnosen, kan man overveje intrakardiel ekkokardiografi (ICE) på højtspecialiseret enhed.
 |
Hjerte-CT
Kan overvejes som supplement til ekkokardiografi, hvis der fortsat er tvivl om diagnosen. Velegnet til vurdering af evt. abscesudbredelse, især ved hjerteklapsproteser.
PET-CT
Kan anvendes som supplerende undersøgelse af patienter med formodet protese-endokarditis eller device-endokarditis samt til at opspore sekundære foci. Det er vigtigt, at patienten holdes i lav kulhydrat diæt for optimalt undersøgelsesresultat. Fortolkningen af PET-CT i primær diagnostisk øjemed (klapinvolvering) er vanskelig. Undersøgelsen har en dårlig negativ prædiktiv værdi, og kan ikke anvendes til at udelukke diagnosen.
Infektionsfokus
Primære fokus/indgangsport bør altid eftersøges. Hyppigst er:
- hud
- tænder
- urinveje, især ved enterokok bakteriæmi
- knogle, oftest lokaliseret i columna, kan være primære eller sekundære
- gastrointestinalt, hvor fund af Streptococcus gallolyticus (tidl. bovis) bør medføre udredning for kolorectal cancer
- luftveje, både øvre og nedre luftveje
Udredning for primært/sekundært fokus omfatter:
- anamnese og grundig objektiv undersøgelse
- bloddyrkninger inden antibiotikabehandling som angivet ovenfor
- relevante prøver til mikrobiologisk diagnostik, fx urinprøve, væv, pus, ekspektorat og podninger til dyrkning inden antibiotikabehandling
- ortopan-tomografi evt. med efterfølgende tandlægeundersøgelse for patienter med relevante bakterier, og dem som undergår operation med indsættelse af klapprotese
- supplerende undersøgelser afhængig af symptomer og kan bestå af CT/MR-cerebrum eller CT/MR-angio ved mistanke om cerebrale foci, CT/MR/PET-CT ved mistanke om f.eks. ostemyelitis/spondylodiskitis
- koloskopi, gastroskopi og cystoskopi kan overvejes afhængigt af primær fokusmistanke og bakteriel ætiologi
PET-CT kan anvendes til udredning for primære og sekundære foci, herunder også til diagnostik af protese endokarditis. Timingen af undersøgelsen i forhold til start af antibiotikabehandling er afgørende, og PET-CT udført efter to uger fra relevant antibiotikastart vil sjældent medføre klinisk konsekvens. PET-CT vil være positiv efter thorax-kirurgi sv.t sternum og hjerte, og det er uklart hvornår patienten skifter fra ”PET-positiv” til ”PET-negativ” i den postoperative periode. De europæiske guidelines foreslår tre mdr. postoperativt, men underlæggende evidens er sparsom og tolkning af scanning skal tages med forbehold. Særligt vaskulære grafter (kirurgiske/TEVAR, EVAR) kan være PET-positive i flere år efter proceduren uden at være sikkert inficerede.
Fokusjagt må ikke få udsættende konsekvens på en i øvrigt indiceret og hastende operation. Dette gælder også tandvurdering og tandekstraktion.
7.7 Behandling
Visitation
- umiddelbart efter diagnosen er stillet skal alle patienter konfereres med højt specialiserede enheder (HSE) m.h.p. evt. overflytning og planlæggelse af fortsat udredning og behandling, herunder stillingtagen til operation
- stabile patienter kan ofte returneres med undersøgelses- og behandlingsplan til regionalt sygehus ("endokarditis-satellit*")
- patienter med infektiøs endokarditis bør regelmæssigt drøftes med "endokarditisteam**" på HSE uanset om patienten overflyttes til HSE eller behandles på endokarditis-satellit
*endokarditis-satellitenhed er en afd. med speciel viden og interesse i endokarditis og med samarbejdsaftale med HSE
**ved endokarditis team på HSE forstås et team med deltagelse af kardiologer, infektionsmediciner og mikrobiolog samt evt. thoraxkirurg
Antibiotika
- for at reducere komplikationer (emboli, klapdestruktion, shock) påbegyndes antibiotika så snart diagnosen er overvejende sandsynlig og bloddyrkninger er sikret
- de almindeligste antibiotikaregimer fremgår af Appendix 7.1, Tabel 7.4-7.10 . Antibiotikabehandlingen startes ofte empirisk – inden dyrknings- og antibiotikaresistensundersøgelsen foreligger (jf. Appendix 7.1, Tabel 7.4). Klinisk mikrobiolog eller infektionsmediciner bør inddrages, hvis behandlingsforløbet efter blot få dage er utilfredsstillende. Valg af antibiotika, dosering og behandlingsvarighed justeres iht. mikrobiologisk ætiologi, resistens, type af endokarditis (fx proteseendokarditis) og eventuelle sekundære/primære foci. Også særlige patientforhold bør inddrages i overvejelserne, inkl. evt. organpåvirkninger og patients vægt og højde
- vedvarende feber trods relevant antibiotika tyder på vedvarende infektion, og antibiotikabehandlingen, operation (se Appendix 7.1, Tabel 7.1) og udredning for usaneret primært/sekundært fokus samt lægemiddelallergi bør genovervejes. Også superinfektion kan overvejes, fx antibiotika induceret diarré. I så tilfælde anbefales også fornyet bloddyrkning
Behandlingsvarighed, se Appendix 7.1.
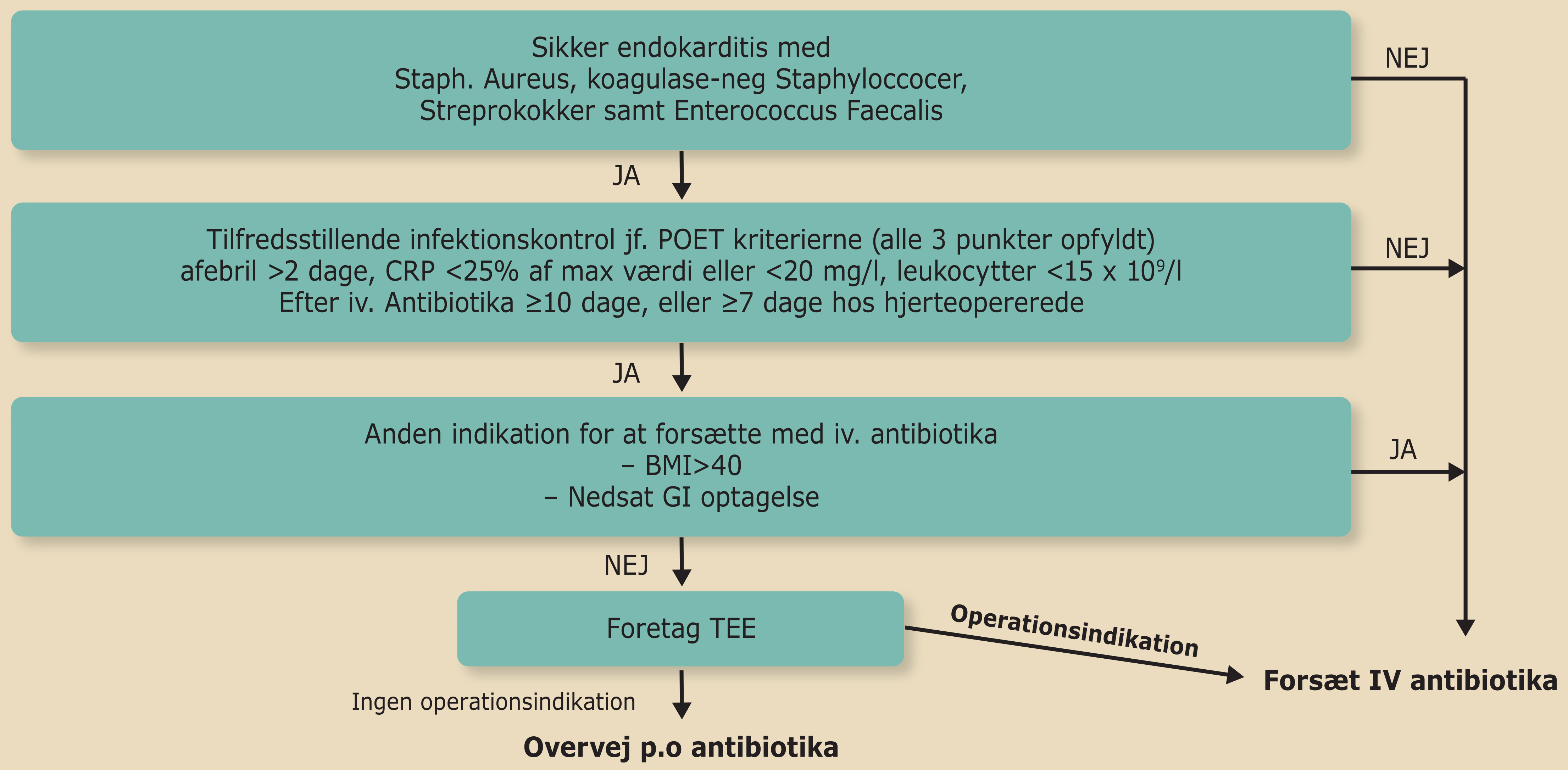
Antibiotika administreres intravenøst. For stabile patienter kan der skiftes til peroral behandling jf. Figur 7.2.
Figur 7.2: Udvælgelse af patienter egnede til peroral antibiotika |
 |
Hos patienter med højresidig endokarditis
- ved isoleret og ukompliceret (fravær af lungeabsces, dårligt behandlingsrespons, store vegetationer og immunsuppression) højresidig endokarditis vil 2 ugers behandling være sufficient. Ved valg af 4 ugers behandling kan behandlingen skiftes til peroralt regime efter 14 dage ved tilfredsstillende behandlingsrespons. Ved involvering af venstresidige klapper eller device skal behandles efter gældende retningslinjer for venstresidig/device endokarditis
Hos patienter med operationskrævende endokarditis
- patienter med dyrkningsnegativ klap (ingen vækst fra klapvæv efter operation) skal som minimum have 2 ugers behandling postoperativt og sammenlagt mindst 4 (-6) ugers behandling
- der vil være indikation for minimum 6 ugers antibiotikabehandling hos patienter opereret for proteseklapsendokarditis samt i tilfælde af paravalvulær involvering og rekonstruktiv kirurgi, heraf mindst 2 uger postoperativt
- i alle tilfælde, hvor der dyrkes bakterier fra den exciderede klap regnes operationsdagen som den første dag af en ny og fuld antibiotikabehandling (4-6 uger)
- påvisning af bakterielt DNA ved PCR forekommer både fra levende og døde bakterier. Positiv PCR dokumenterer derfor ikke i sig selv aktiv infektion, men kan anvendes til at målrette den antibiotiske behandling
- ved nativ hjerteklapsendokarditis som opereres med indsættelse af hjerteklapsprotese, beregnes den samlede antibiotiske behandling som for nativ hjerteklapsendokarditis (jf. Appendix 7.1)
Operation
- indikationerne fremgår af Tabel 7.1
Hvis der er klar operationsindikation, tilstræbes operation planlagt snarest muligt under hensyn til tilstedeværelse af rette kirurgisk kompetenceniveau, evt. med flytning af patienten til andet center. Udskydes en velindiceret operation, er der øget risiko for komplikationer -især emboli, ruptur og intraktabelt hjertesvigt. Hastende og akutte operationsindikationer er angivet i Tabel 7.1 og omtalt nedenfor i afsnittet om komplikationer.
- det er ikke vist, at nogle dages forbehandling med antibiotika bedrer operationsresultatet, og umiddelbart postoperativt recidiv af infektiøs endokarditis med samme bakterie er sjælden (ca. 1-3%)
- svært hjertesvigt kan som regel ikke bedres medicinsk, hvis tilstanden udvikles i forløbet af infektiøs endokarditis
- vanligvis undersøges/behandles evt. odontologisk fokus før operation, men dette må ikke udsætte operation
- inficerede permanente eller midlertidige centrale venekatetre ekstraheres
Der bør foreligge fornyet ekkokardiografi forud for operation, og patienten kontrolleres med TTE 4-6 dage postoperativt
| Timing |
|---|---|
Hjertesvigt | |
| Akut* |
| Subakut** |
| Subakut** |
Manglende infektionskontrol | |
| Subakut** |
| Subakut** |
| Subakut** |
Forebyggelse af emboli | |
| Subakut** |
| Subakut** |
*Akut: indenfor 24 timer | |
Kontraindikationer til kirurgi hos patienter med endokarditis er relative og risikovurdering foretages som for øvrig thoraxkirurgi. Tilstedeværelse af aortarodsabsces, nyresvigt, alder >80 år og infektion med S. aureus skønnes at give særlig høj peroperativ risiko. Patienten konfereres altid med thoraxkirurg fra ”endokarditisteamet”, via kardiologisk afdeling på HSE.
Antitrombotisk behandling
- velindiceret behandling med acetylsalicylsyre afbrydes kun ved tegn på betydende blødning eller evt. før operation
- velindiceret antikoagulations-behandling med vitamin K-antagonist (VKA) fortsættes under tæt monitorering af INR, som lægges ved nedre terapeutiske grænse. Direkte orale antikoagulantia (DOAK) kan fortsættes, såfremt patienten ikke forventes opereret. Ved tegn på cerebralt insult standses VKA/DOAK behandling umiddelbart, og det afklares akut, om der foreligger en blødning
- ved iskæmisk cerebralt insult uden blødning og tvingende indikation for AK-behandling kan VKA fortsættes under tæt monitorering af INR, som lægges ved nedre terapeutiske grænse. DOAK fortsættes i vanlig dosis. Alternativt kan skiftes til lavmolekylært heparin
- ved intrakraniel blødning afbrydes VKA/DOAK behandling. Evt. genoptagelse i form af ufraktioneret heparin kun efter multidisciplinær konference inkluderende neurokirurger
- planlægges hjerteklapsoperation erstattes velindiceret VKA/DOAK med lavmolekylært heparin i henhold til NBV kapitel 14: Antikoagulationsbehandling
- ved samtidig behandling med rifampicin, der ikke kan skiftes til et andet relevant antibiotika uden interaktion med marevan, overvejes skift af velindiceret marevanbehandling til lavmolekylært heparin
7.8 Komplikationer
Følgende komplikationer skal afstedkomme fornyet vurdering med TTE og TEE
- emboli, oftest til CNS
- nyopstået hjertesvigt
- nyopstået AV-blok
- vedvarende/recidiverende infektionstegn
Emboli:
- klinisk emboli optræder hos 20-40%, men halvdelen opstår, inden diagnosen infektiøs endokarditis er stillet. Hyppigst er tegn på cerebral emboli
- blandt patienter med venstresidig endokardit uden CNS-symptomer kan der hos op til 70% påvises abnormiteter ved MR af cerebrum. Som isoleret fund, bør påvisning af asymptomatiske mindre CNS septiske infarkter, således ikke medføre behandlings-ændring
- operation: Et iskæmisk cerebralt insult er ikke i sig selv en kontraindikation for akut/subakut operation, hvorimod patienter med cerebral hæmorrhagi bør have udsat operationen i 2-4 uger, på grund af risiko for fatal cerebral blødning. Dette skal dog individuelt vurderes overfor risiko ved at afstå fra operation. Micro-bleeds og hæmoragisk transformation kontraindicerer ikke operation
- operationer, hvor forebyggelse af emboli indgår i indikationen, bør udføres subakut (indenfor få dage, gerne inden 48 timer). Risiko for emboli falder ca. med en faktor 10 i løbet af de første to ugers effektive antibiotika behandling
- cerebrale septiske embolier i fravær af absces, meningitis eller inficeret aneurisme medfører ikke indikation for forlænget eller ændret antibiotikaregime. Ved tegn på infektiøs cerebral komplikation bør antibiotikabehandlingen optimeres m.h.p. sikring af penetrans af blod-hjerne barrieren
- højresidig endokarditis kan embolisere til lungekredsløbet og give anledning til både lungeembolier og lungeabscesser. Ved højresidig endokarditis og persisterende foramen ovale/atrieseptumdefekt (PFO/ASD) kan cerebral emboli forekomme
Andre cerebrale komplikationer:
- blødning fra inficerede aneurismer, meningitis og cerebral absces
- nytilkomne cerebrale symptomer hos en patient med infektiøs endokarditis bør udløse akut CT- (eller MR-) scanning og eventuelt lumbalpunktur
Renale komplikationer:
- nedsættelse eller forværring af nyrefunktionen p.g.a. sepsis og spetisk shock, antibiotika (især aminoglycosider), emboli eller p.g.a. endokarditisbetinget eller antibiotika induceret interstitiel nephritis. Ændringerne er oftest reversible
Blødningskomplikationer:
- gastrointestinal blødning. Både medicinsk og kirurgisk GI blødning ses og må behandles tilsvarende
- intrakraniel blødning. Coilingbehandling kan være indiceret i særlige tilfælde
- nogle septiske patienter har dissemineret intravaskulær koagulation (DIC), hvilket kan give diffuse og udtalte blødningsproblemer. Bør varetages i tæt samarbejde med blødningsvagt/hæmatolog
- antibiotika induceret knoglemarvssuppression bør også overvejes, især thrombocytopeni
Osteogene komplikationer:
- spredning til knogler, oftest ved streptokok-/stafylokok-endokarditis, forekommer i form af spondylodiskitis eller osteomyelitis. Ved ukompliceret infektiøs endokarditis, som opfylder POET kriterierne, og ukompliceret osteomyelitis eller spondylodiskitis skal der gives minimum 2 ugers i.v. og i alt minimum 6 ugers antibiotikabehandling (i.v. + p.o.) (jf. Figur 7.2)
- ved vurdering af spondylodiskitis, især m.h.t. ukompliceret versus kompliceret spondylodiskitis og behandlingslængde konfereres med infektionsmedicinere eller kliniske mikrobiologer
Lokale kardielle komplikationer:
- klapdestruktion med tiltagende klapinsufficiens og stasefænomener/ lungeødem/ kredsløbssvigt
- perivalvulære kaviteter (pseudoaneurisme eller noget sjældnere absces)
- pseudoaneurismer er ekkofattige indeholdende blodflow, som kan påvises ved farve-Doppler. Pseudoaneurismer ved aortaklappen kan kompliceres med fistler til højre eller venstre atrium, eller med ruptur til perikardiet
- abscesser/ flegmoner er ekkorige uden flow. Kombinationer af pseudoaneurismer og pusansamlinger forekommer. Kaviteterne kan i nogle tilfælde af aortaendokarditis destruere det perivalvulære væv i en grad, der nødvendiggør indsættelse af homograft eller xenograft. Absces i mitralringen er en anden komplikation (sjælden), som vanskeliggør operation. Erfaringsmæssigt kræver denne diagnose stor TEE rutine
- ved højresidig infektiøs endokarditis optræder perivalvulære kaviteter ikke og i det hele taget er højresidig endokarditis oftest benign og kræver sjældent operativ behandling
- AV-blok kan ses ved infektiøs aortaklapendokarditis p.g.a. den tætte anatomiske relation til AV-knuden og His-bundtet. Det ses mindre hyppigt ved endokarditis i mitralklappen. AV-blok kan optræde i alle grader – også med pludseligt 3. grads AV-blok og ventrikulær asystoli. Alle grader af nyopstået avanceret AV-blok indicerer anlæggelse af temporær pacemaker, fornyet ekkokardiografisk vurdering og ofte akut/subakut operation, idet udvikling af AV-blok kan være et tegn på, at infektionen breder sig til trods for den givne behandling
- AMI som følge af embolisering til koronarkar
7.9 Monitorering i forløbet af infektiøs endokarditis
- temperaturmåling og BT x 2 dgl. samt klinisk vurdering. I stabil fase x 1 dgl
- EKG-monitorering indtil infektionen er under sikker kontrol (obs. AV-blok ved især aortaklapsendokarditis)
- hæmoglobin, leukocyttal og CRP følges x 2-3 ugentligt. Desuden kan suppleres med differential tælling m.h.p. at afsløre evt. eosinofili
- under behandling med gentamicin og vancomycin følges serumværdier (se Appendix 7.1 og Appendix 7.2) og kreatinin flere gange ugentligt med individuelt relevante intervaller
- under behandling med rifampicin, fucidinsyre og moxifloxacin suppleres med levertal ved initiering samt ugentlig kontrol
- hjertestetoskopi bør udføres ved ændring i den kliniske tilstand. »Ny mislyd« er et sjældent fænomen, som også er vanskeligt at dokumentere, og den tilgrundliggende årsag markeres mere væsentligt i den kliniske tilstand (hjertesvigt med sinustakykardi, dyspnø og måske faldende BT)
- rutine ekkokontroller i forløbet er ikke indiceret. Ved mistanke om behandlingssvigt eller komplikationer (jf. Afsnit 7.8), bør TTE og TEE dog foretages på vid indikation. Særligt ved S. aureus-endocarditis kan fornyet TEE være indiceret tidligt i forløbet ift. progression (ekskrescenser/paravalvulær involvering)
- for planlægning af operation vil fornyet TTE og TEE ofte være indiceret umiddelbart forud for operation
- TTE og evt. TEE udføres postoperativt indenfor de første fire til seks dage
- ekkokardiografi (oftest TEE) foretages altid ved afslutning af behandling
- skiftes patienten til peroral behandling, skal der foretages TEE før i.v.-behandling ophører
- efter indsættelse af især aortarodsproteser kan man som supplement til den afsluttende TEE (hvis denne ikke er konklusiv) overveje udvidet hjerte-CT med specielt fokus på pseudoaneurismer ved aortaroden. Denne undersøgelse bør også overvejes i det senere postoperative forløb
7.10 Device (CIED (Cardiovascular implantable electronic device infection): ICD, CRT og pacemaker) infektion og endokarditis
Device (CIED) infektioner er defineret som alle infektioner som involverer devicelommen og/eller elektroderne i hele eller dele af deres forløb, herunder elektrodeforløb i hjertet. Der kan være samtidig endokarditis med affektion af hjerteklapper. Der kan således skelnes mellem
- ”lokal lommeinfektion” (lokal reaktion, bloddyrkninger ofte negative)
- CIED endokarditis med eller uden klapinvolvering (bakteriæmi, elektrode og klapvegetationer)
Ofte kan man ikke skelne mellem de to typer før patienten er fuldt udredt, idet den kliniske præsentation kan være den samme.
Incidensen af CIED-infektion er ca. 1-2% efter første-gangs implantation, men flere gange højere efter re-operation (batteriskift, elektrodeskift, opgraderinger osv.). 30-dages mortaliteten ved CIED-infektion er 5-8%, mens den procedurerelaterede mortalitet ved ekstraktion er ca. 0.5%.
Den kliniske præsentation er ofte langsom og snigende. 2/3 af patienterne har symptomer fra device-lommen (rødme, hævelse, varme, indtrækning af huden, perforation, smerter), og kun 1/3 har feber. Patienterne kan dog også debutere med sepsis. Ellers dominerer almene symptomer som træthed, vægttab og madlede.
Bakteriologi: Stafylokokker dominerer med ca. 80% (50% S. aureus, 50% koagulase-negative stafylokokker). Ved dyrkning fra elektroder og device-lomme findes ofte lav- patogene bakterier som f.eks. Cutibacterium acnes. De øvrige mikrobiologiske ætiologier variere mere end ved infektiøs endokarditis.
Udredning
- udredning skal foregå på- eller i tæt samarbejde med et center, hvor der er et multidisciplinært team inklusiv ekspertise i elektrode-ekstraktion
- CIED-patienter med bakteriæmi bør drøftes med endokarditisteam selv om der ved TEE og PET ikke er set oplagt tegn til deviceendokarditis, og patienterne skal altid drøftes, hvis der er behandlingssvigt og/eller ikke er påvist andet fokus for bakteriæmien
- CIED-patienter med bakteriæmi med S. aureus eller koagulase-negative stafylokokker, hvor der ikke er påvist andet infektionsfokus, bør vurderes m.h.p. ekstraktion af CIED-systemet og drøftes med endokarditisteam
- hyppige bloddyrkninger, da forløbet ofte er langvarigt, evt. gentaget med ugers interval
- grundig inspektion af device-lommen
- TEE for at afsløre vegetationer på elektroder og klapper og hermed klassificere infektionen som værende:
- ”lokal lommeinfektion” (lokal reaktion, bloddyrkninger ofte negative)
- ukompliceret device endokarditis (bakteriæmi, elektrodevegetationer). Husk, at man i mindst 10 til 15% af uinficerede patienter med pacemaker finder tromber på elektroden
- kompliceret device endokarditis med klapinvolvering (bakteriæmi, elektrode- og klapvegetationer)
- PET-CT kan i nogle tilfælde hjælpe med diagnostikken ved at vise abnorm aktivitet i vævet omkring lommen eller sv.t. vævet omkring elektrodeforløbet
- TEE er også væsentlig m.h.t. at vurdere, om der foreligger PFO/ASD, som øger risiko for paradoks embolisering ved perkutan elektrode-ekstraktion
- CIED-infektion/endokarditis kan ikke sikkert udelukkes ved nogen form for billeddannelse
Behandling
Alle tilfælde af device endokarditis behandles med komplet ekstraktion af device-systemet uanset klassificering. En vigtig del af behandlingen er en revurdering af devicebehovet, idet ca. 1/3 kan undgå reimplantation af nyt device.
Efter ekstraktion behandles med antibiotika afhængig af dyrkningsfund:
- simpel ”lommeinfektion”: 2 uger
- ukompliceret device endokarditis: 2 uger, ved S. aureus: 4 uger. Denne strategi kan også være indiceret ved infektion med mikrobiologiske ætiologier sjældent set ved infektiøs endokarditis
- kompliceret device-endokarditis (lungeabsces, septiske embolier, efterladt protesemateriale, osteomyelitis): 4-6 uger
- klapinvolvering: som ved pågældende klap-endokarditis, dvs. 4-6 uger
Reimplantation af nyt device kan tidligst ske efter 3 døgn under forudsætning af, at der er negative bloddyrkninger. Patienten skal være afebril og infektionsparametre (nær) normaliseret. I tilfælde af klapinvolvering eller S. aureus-infektion, da tidligst efter 2 uger.
7.11 Profylakse mod infektiøs endokarditis
Endokarditisprofylakse gives kun til patienter med særlig høj risiko for endokarditis:
- tidligere endokarditis
- hjerteklapsproteser, (inklusiv transkateter klapper, f.eks. TAVI og TEER (fx MitraClip))
- LVAD (left ventricular assist device), f.eks HeartMate
- de første 6 mdr. efter behandling (kirurgisk/device) af medfødte defekter i hjertet, hvor der er indsat protese materiale som ikke er klapprotese, herunder LAAO (left atrial appendage occlusion) og PFO-lukning
- visse medfødte hjertesygdomme (CHD):
- ikke korrigerede cyanotiske CHD, herunder palliative shunts og »conduits«
- ikke komplet korrigeret CHD, hvor der resterer utæthed i umiddelbar nærhed af indsat protesemateriale (patch/device)
Profylakse gives kun til tandindgreb med risiko for blødning. Lokalbedøvelse er ikke i sig selv indikation for AB profylakse. Ved operation i andre organsystemer gives profylakse kun, hvis der er tegn på aktiv infektion.
Over de senere år er der registreret en stigende andel af såkaldt ”health care inducerede” endokarditistilfælde. Dette maner til særlig opmærksomhed og skærpet hygiejne ved ethvert invasivt indgreb (fra venflon over urinkateterisation til egentlig kirurgi) og til skærpet endokarditismistanke ved feber efter indgreb.
Patienter der er i antibiotisk behandling for endokarditis, skal ikke have supplerende antibiotika ved tandbehandling forud for evt. operation.
Tabel 7.2: Antibiotikaprofylakse ved procedurer relateret til mund, tænder og ved indgreb med tegn på aktiv infektion i trachea og eosophagus | ||
| Voksne | Børn* |
|---|---|---|
Tbl. amoxicillin, 1 time før indgreb | 2 g | 50 mg/kg |
Penicillinallergi: Tbl. clarithromycin, 1 time før indgreb | 500 mg | 15 mg/kg |
Eller hvis p.o. ikke er muligt vælges: Inj. ampicillin, 0-60 min før indgreb | 2 g | 50 mg/kg |
Penicillinallergi: Inj. clindamycin, 0-60 min. før indgreb eller Inj. Vancomycin givet over 1-2 timer før indgreb | 600 mg 15 mg/kg | 20 mg/kg 20 mg/kg |
| *Dosis til børn må ikke overstige voksendosis | ||
Tabel 7.3: Antibiotikaprofylakse ved procedurer relateret til områder med tegn på aktiv infektion i urogenital eller gastrointestinal kanal | ||
| Voksne | Børn* |
|---|---|---|
Inj. ampicillin, 0-60 min før indgreb, gentages efter 6 timer | 2 g | 50 mg/kg |
Penicillinallergi: |
|
|
| *Dosis til børn må ikke overstige voksendosis | ||
7.12 Follow-up
Ved afslutning af endokarditisbehandling informeres patienterne om symptomer og tegn på recidiv endokarditis, nødvendighed af udredning i tilfælde af uafklaret feber og om endokarditisprofylakse.
Patienterne følges ambulant med klinisk vurdering, infektionstal og forudgået af 5-7 dages temperaturmåling efter 1 uge, 1 måned og efter 3 måneder.
Der udføres kontrol TTE efter 1-3 måneder. Herefter bestemmes yderligere opfølgning individuelt afhængig af komplikationer til forløbet og af evt. hjerteklapsoperation samt type af hjerteklapsprotese. Får patienterne feber og/eller stigende infektionstal genindlægges patienten til TEE og udredning for re-infektion.


