6. Hjerteklapsygdom
6.1 Alment om hjerteklapsygdom
Prævalens. Det skønnes, at mindst 100.000 danskere har klapsygdom og antallet vil stige i takt med stigende alder i den danske befolkning. De venstresidige klapsygdomme har størst betydning. Årligt foretages omkring 2000 hjerteklapinterventioner i Danmark, heraf ca. halvdelen kateterbaserede.
Symptomer. Fælles for alle klapsygdommene er funktionsdyspnø. Øvrige symptomer afhænger af hvilken klap, der er afficeret.
Objektivt er kardinalfundet stetoskopisk mislyd
6.1.1 Udredning og kontrol
Ekkokardiografi benyttes til diagnosticering af klapsygdom, og bør generelt gennemføres hos alle med stetoskopisk mislyd eller uafklaret dyspnø hvor det skønnes at kunne have en klinisk konsekvens.
Undersøgelse og kontrol af ikke opererede og opererede patienter omfatter fastlæggelse af symptomstatus, klinisk undersøgelse, evt biokemisk status, EKG og ekkokardiografi.
Hos patienter med svær klapsygdom (alle typer) som er asymptomatisk ved grundig udspørgen, kan der suppleres med cykeltest for at afdække symptomer ved belastning (arbejdskapacitet nedsat i forhold til forventet).
Ved ikke-svær klapsygdom med symptomer, som ikke umiddelbart kan forklares ved andre forhold, kan der suppleres med belastningsekkokardiografi for at afsløre eventuel belastningsrelateret forværring af hæmodynamiske forhold.
Alle patienter indskærpes at kontakte den kontrollerende afdeling eller speciallæge prompte mhp. fremskyndet kontrol, hvis der optræder relevante symptomer.
6.1.2 Beslutning om intervention
Heart team: Beslutning om klapintervention bør altid konfereres af et ”heart team”, der typisk består af speciallæger i thoraxkirurgi, interventionel kardiologi, non-invasiv kardiologi og thoraxanæstesi.
| Symptomatisk | Asymptomatisk |
|---|---|---|
Svær AS | Tilbydes intervention (operation eller TAVI). Ved kontraindikationer mod kirurgi, høj perioperativ risiko eller høj alder foretrækkes TAVI. (Se Afsnit 6.2.5) | Bør tilbydes intervention i følgende situationer:
Øvrige patienter med asymptomatisk aortastenose tilbydes intervention som led i DANAVR studiet |
Svær AI | Tilbydes operation. | Bør tilbydes operation i følgende situationer:
|
Svær MI (primær) | Tilbydes operation ved EF >30% Ved EF <30%, kontraindikationer mod kirurgi eller høj perioperativ risiko kan kateterbaseret intervention overvejes. (Se Afsnit 6.4.5) | Bør tilbydes operation i følgende situationer:
Operation kan desuden generelt overvejes, når klappatologien giver høj sikkerhed for gennemførsel af plastik og kirurgi kan gennemføres med lav risiko |
Svær MI (sekundær) | Behandlingen er primært rettet mod grundsygdommen (revaskularisering, optimeret hjertesvigtsterapi, CRT) Operation og kateterbaseret intervention (TEER=Transcatheter edge to edge repair) kan overvejes ved persisterende svære symptomer trods optimering af behandling som overfor anført. Se Afsnit 6.1.5 | |
Svær MS | Tilbydes intervention Der foretages individuel stillingtagen til ballondilatation eller klapsubstitution. Ballondilatation er stort set kun relevant ved reumatisk mitralstenose. | Intervention overvejes i følgende situationer:
|
6.1.3 Valg af klapprotesetype
Tabel 6.3 angiver faktorer, der tages med i betragtning ved valg af kirurgisk protesetype. Patienter ydes individuel rådgivning og medinddrages i valget.
Mekanisk |
|---|
|
Biologisk |
|
Se Afsnit 6.8 vedr. AK-behandling efter klapintervention.
6.1.4 Klapkirurgi kombineret med anden hjertekirurgi
Composite graft eller aorta ascendens-rørprotese overvejes udført samtidigt ved planlagt aortaklapsubstitution hos patienter med bicuspid aortaklap, når den maximale dimension af aorta ascendens (inkl. sinus valsalva) er >4,5 cm. Der bør ved hver enkel patient laves en individuel risikovurdering i forhold til vækstrate på CT-scanning, BSA, genetiske markører, alder, familiær historie og intraoperativ vurdering (vævstykkelse, form, vulnerabilitet mm) særligt hos patienter med tricuspid aortaklap.
Vedrørende profylaktisk operation af aorta ascendens dilatation uden ledsagende klapsygdom henvises til kapitel 11 om aortasygdomme.
Ved primær indikation for CABG bør patienten vurderes med henblik på samtidig klapintervention ved
- Moderat eller svær AS (middelgradient >25 mmHg og klapareal ≤1,5 cm²), og i øvrigt efter individuel overvejelse ved fx svært forkalket aortaklap (især hvis bicuspid), yngre alder og tiltagende gradient.
- Svær AI. Ved moderat AI foretages individuel vurdering afhængigt af bl.a. ætiologi, alder og LV funktion.
- Primær MI. Ved svær primær MI anbefales operation på mitraklappen (plastik eller protese). Ved moderat primær MI anbefales intervention, hvis plastik er muligt.
- Sekundær MI: Ved svær sekundær MI drøftes behandlingsstrategi i heart teams, og på baggrund af klapmorfologi overvejes chordae-bevarende mitralklapsubstitution. Fordelen ved at undgå senere klapoperation må i alle tilfælde vægtes mod forøgelsen af den perioperative mortalitet, evt. nødvendig AK-behandling, forventede levealder og muligheden for senere kateterbaseret klapintervention.
Ved operation for venstresidig klapsygdom, særligt mitralinsufficiens, overvejes supplerende tricuspidal annuloplastik, hvis der er betydende tricuspidalinsufficiens eller dilateret tricuspidal annulus ≥40 mm, se Afsnit 6.6.5 vedr. behandling af højresidig klapsygdom.
Ved kombineret venstresidig klapsygdom foretages individuel vurdering.
6.1.5 Undersøgelser før intervention
Hjerte-CT udføres før intervention hos postmenopausale kvinder samt mænd >40 år, eller i øvrigt hvis dispositioner eller andre forhold taler for det. Hvis hjerte-CT er med tegn på stenoser eller er inkonklusiv, suppleres med KAG.
Ud over ovenstående grupper, bør CT scanning udføres ved dilatation af aorta ascendens, til udelukkelse af coarctatio aortae ved bicuspid aortaklap samt ved mistænkt glasaorta (især ældre patienter med tydelige forkalkninger i væggen af aorta ascendens ved KAG – undersøgelsen for glasaorta foretages uden kontrast).
Inden heartteam konference gennemføres desuden rtg. af thorax og lungefunktionsundersøgelse. Hos patienter med mistanke om svær restriktiv lungesygdom bør man supplere med udvidet lungefunktionsundersøgelse med måling af diffusionskapacitet. Omfanget samt sværhedsgraden af komorbiditet skal være fuldt afdækket. Forventningsafstemning med patienten, herunder gennemgang af behandlingsmuligheder, samt afklaring af patientpræference bør ske inden konference.
Kæbekirurgisk vurdering eller vurdering ved tandlæge af patienter med dårlig tandstatus, især ved paradentose
Perioperativ risikovurdering kan foregå online på http://www.euroscore.org; den opdaterede Euroscore-II bør foretrækkes. Den amerikanske STS-score er et alternativ. Aktuelle tal for perioperativ mortalitet i Danmark monitoreres løbende og kan aflæses i Dansk Hjerteregister.
6.1.6 Kontrol efter intervention
Alle patienter kontrolleres før udskrivelse og 1-2 mdr. efter intervention, derefter afhængigt af det udførte indgreb. Se Tabel 6.4 for vejledende kontrolintervaller. Ved længere kontrolintervaller end 1 år, samt for afsluttede patienter, anbefales supplerende årlig klinisk kontrol via e.l.
Ved alle kontroller efter klapintervention måles og angives samme mål som ved vurdering af en klapstenose, og evt. trans- eller paravalvulære utætheder beskrives og kvantiteres. For proteseklapper følges særligt udviklingen i forholdet mellem flowhastigheden før og gennem klappen (Doppler Velocity Index).
Opererede patienter med randlæk eller nedsat LV-funktion følges fortsat på HSE eller heart team-tilknyttet, erfarent ekkolab, hvis re-intervention overvejes. Kontrolintervaller afhænger af sværhedsgraden af den påviste patologi. Ved stabil tilfredsstillende tilstand kan kontrol overgå til regionshospital, praktiserende kardiolog eller egen læge, jf. ovenstående.
Patienter, der udvikler nyopstået eller forværret hjerteinsufficiens efter klapintervention henvises til vurdering på HSE, uanset årsag.
6.2 Aortastenose (AS)
AS er den hyppigste klapsygdom i den vestlige verden og forekommer hos 2-7 % af alle over 65 år.
AS kan være valvulær eller sjældnere subvalvulær (muskulær eller kongenit membranøs) eller supravalvulær (kongenit), se også Kapitel 30: Medfødt hjertesygdom, Afsnit 30.6.
6.2.1 Ætiologi
- Almindeligvis følge af aldersbetinget degeneration med sklerosering (fibrose og forkalkning) af klapfligene.
- Bicuspid klap disponerer til AS hos yngre personer, men også hos patienter > 70 år er bicuspid klap til stede hos 40% med operationskrævende AS.
- I Danmark er stråling og febris rheumatica en sjælden årsag til AS.
6.2.2 Symptomer og kliniske fund
Symptomer:
De hyppigste symptomer er funktionsdyspnø og/eller udtrætning ved fysisk aktivitet. Patienterne kan endvidere have angina pectoris eller belastningsudløst svimmelhed/synkope. Valvulær AS bliver som regel symptomgivende når klaparealet er mindre end 0,8-1 cm². Selvom patienter med svær AS kan være asymptomatiske er det væsentligt at spørge grundigt herom. Ved tvivl om symptomer kan suppleres med en arbejdstest.
Kliniske fund:
Kardinalfundet er ru systolisk uddrivningsmislyd med ophævet anden hjertelyd og udstråling til halskar. Sjældnere påvises kliniske tegn til hjerteinsufficiens.
EKG:
Ofte hypertrofi og belastning, evt. atrieflimren. Normalt EKG optræder hos halvdelen.
6.2.3 Udredning
EKKO (se også artiklen om AS på www.ekkokardiografi.dk)
Aortaklappen ses med øget ekkointensitet og nedsat mobilitet. Der differentieres mellem AS og aortasklerose. Ved sklerose ses der ingen betydende flowacceleration over klappen hvilket medfører lave peak Doppler hastigheder gennem klappen (Vmax<2,5 m/s). Hos disse patienter vil beregning af klapareal (AVA) ofte overestimere sygdommens sværhedsgrad, og anbefales ikke som udgangspunkt. Ved stenose måles typisk hastigheder over 2,5 m/s og her vil kombinationen af hastigheder og gradienter indgå i klassificeringen af sygdommen (Figur 6.1). Der skal her altid angives Vmax, middelgradienten (MG) og AVA beregnes ved kontinuitetsligningen. LVOT diameter og slagvolumen, målt som produkt af LVOT areal og LVOT VTI ved PW bør også angives. Aortarod og aorta ascendens udmåles. Ved bicuspid aortaklap undersøges for coarctatio aorta.
Ved svær AS ses oftest koncentrisk LV hypertrofi og forstørret venstre atrium. Oftest er der normale LV kammerdimensioner, men dilatation forekommer hos patienter med væsentlig nedsat EF.
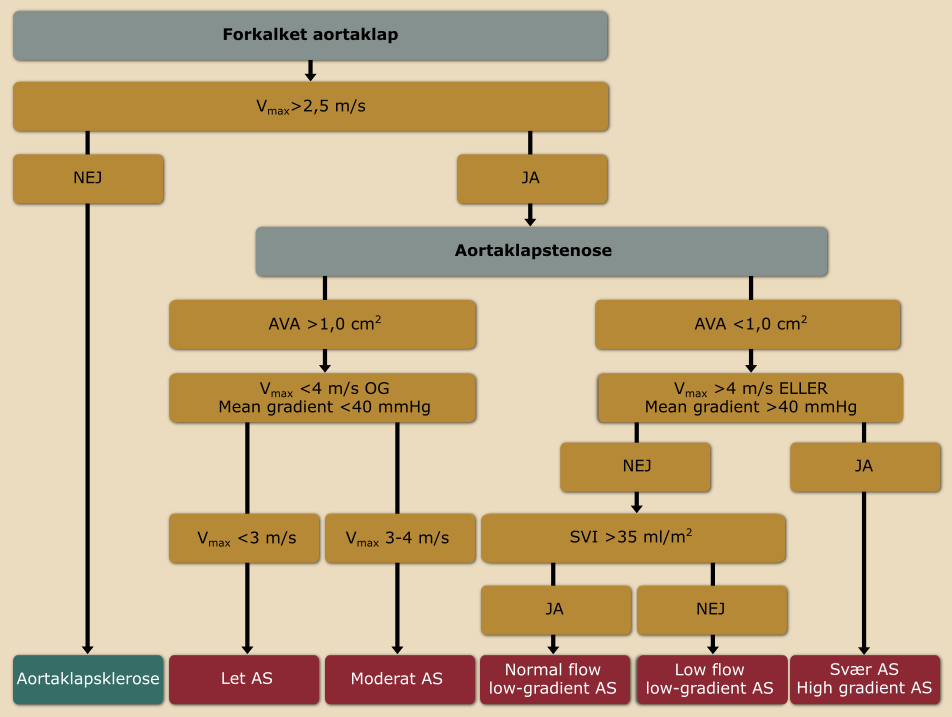 |
Tabel 6.5 Indikatorer for let og svær aortastenose | |
Let AS | Svær AS |
|---|---|
Vmax 2,5 - 3 m/s MG <20 mmHg AVA >1,5 cm² | Vmax >4 m/s MG >40 mmHg AVA ≤1,0 cm² (evt. ≤0,6 cm²/m²) |
Low-flow low-gradient AS
Kombination af et beregnet lavt klapareal (AVA<1.0 cm2) svarende til svær stenose, og samtidigt lave hastigheder/gradienter over klappen, ses relativt hyppigt. Det vil ofte kræve yderligere undersøgelser at afgøre, om der er tale om svær AS.
Målefejl som årsag til diskrepansen skal udelukkes, og der kan suppleres med andre projektioner (subkostalt, højre parasternalt, suprasternalt). Ved vanskelige indbliksforhold ved TTE kan der gennemføres TEE mhp. morfologisk karakterisering af klappen og forsøg på gradientudmåling transgastrisk.
Hos patienten med reduceret indekseret slagvolumen (<35 mL/m2) og nedsat EF (<50%) gennemføres på HSE eller ekkolab med stor erfaring i undersøgelsen stress-ekkokardiografi med lavdosis-dobutamin for at afklare om der er tale om sandt svær AS med sekundær myokardiel dysfunktion – eller om tilstanden skyldes pseudo-svær AS, hvor myokardiel dysfunktion er det primære problem, og aortaklappen har nedsat åbning pga. lavt flow. Ved sandt svær AS (fixeret, lavt klapareal under stress-betinget stigning i transvalvulært flow) overvejes klapintervention.
Tracing af klapareal ved TEE kan ikke overbevisende skelne mellem svær AS og pseudosvær AS idet klaparealet i begge tilfælde forventes reduceret.
Reduceret slagvolumen (<35 mL/m2) kan også ses ved bevaret EF, hvor betydelig koncentrisk hypertrofi og reduceret LV volumen kan have forårsaget en low-flow low-gradient tilstand. Ved forhøjet blodtryk bør dette i første omgang behandles (SBT <140 mmHg) og klappen revurderes efterfølgende, da højt BT kan maskere en betydelig gradient. Ved tvivlstilfælde af AS sværhedsgrad kan CT-scanning mhp kvantificering af aortaklappens kalk indhold benyttes til at supplere vurderingen af AS sværhedsgraden. For mænd vil en klap calciumscore på >2000 AU tale for svær AS, mens det respektive tal hos kvinder er >1200 AU. Hvis patienten vurderes symptomatisk på grund af bekræftet svær AS, overvejes klapintervention.
Patienter med lave hastigheder/gradienter og lav klapareal trods normal slagvolumen, har som udgangspunkt moderat AS.
Andre undersøgelser
Arbejdstest ved erfaren læge bør udføres hos asymptomatiske patienter med svær AS der er potentielle kandidater til åben kirurgisk klapoperation, med henblik på vurdering af symptomer og blodtryksrespons til brug for operationsindikation og risikostratificering.
TEE anvendes ved tvivl om sværhedsgraden af aortastenosen, samt ved behov for afklaring af evt. bicuspid anatomi. TEE kan desuden anvendes forud for mulig TAVI til afklaring af forholdene i LVOT og aortarod, men vil oftest være overflødig som følge af TAVI-CT.
6.2.4 Prognose
Patienter med svær symptomgivende AS har en dårlig prognose. Prognosen er værst ved komplicerende hjerteinsufficiens. Patienter med sikker asymptomatisk AS har generelt en god prognose (< 1% pludselig død/år). Dog er meget høj Vmax (>5 m/s), svær klapkalcifikation med stigning i gradient på ≥0,3 m/s per år, og en 3 gange forhøjet NT-proBNP i forhold til køn og aldersforventet værdi, forbundet med dårligere prognose. Der er dog ingen studier der viser at tidlig intervention gavner prognose og vi afventer derfor randomiserede studier.
6.2.5 Behandling
Intervention
Kirurgisk (SAVR) eller kateterbaseret intervention (TAVI) er generelt indiceret ved symptomer eller påvirket LV-funktion. Se Tabel 6.2 for specifikke indikationer for intervention.
Der kan foretages kirurgisk klapudskiftning med implantation af en mekanisk eller en biologisk klapprotese (se Afsnit 6.1.3), og der kan foretages TAVI. Valget af interventionstype træffes af heartteam i samråd med patienten. Som udgangspunkt anbefales SAVR ved patienter <70 år og TAVI ved patienter >80 år. For patienter 70-80 år baseres valget af interventionstypen på en vurdering ved heart team konference beslutning hvor alder, forventet restlevetid, komorbiditet, skrøbelighed og patient præference vægtes. STS score kan evt. medindrages. Desuden kan TAVI tilbydes til patienter med degenererede biologiske aortaklapproteser, der kan behandles med ”Valve-in-valve (ViV)”.
Risici ved SAVR: 30- dages mortaliteten i Danmark er ca. 2% ved isoleret SAVR og 3-5% ved samtidig CABG, apoplexi 1-2%, pacemaker < 2%.
Risici ved TAVI: 30-dages mortaliteten i Danmark efter TAVI er aktuelt < 2%. Hos 6-7% ses vaskulære komplikationer, og hos 2-3% apoplexi. AV-blok, som kræver permanent pacemaker, optræder hos 10-15%, afhængigt af klaptype.
Medicinsk behandling
Patienter med symptomgivende AS frarådes moderat til hård fysisk anstrengelse i ventetiden til operation.
Patienter, der afventer operation eller ikke kan opereres, gives ved manifest hjerteinsufficiens behandling efter almindelige retningslinjer. ACE-inhibitorer, betablokkere og nitroglycerinpræparater kan forsøges med forsigtighed. Patienter, der kan opereres, tilrådes dog alene behandling med diuretika, og klapintervention fremskyndes mest muligt.
6.2.6 Kontrol
Kontrol af ikke-opererede patienter med asymptomatisk AS
Klinisk kontrol med vægt på symptomer. Ekkokardiografi gennemføres hovedsageligt for at afsløre begyndende nedsættelse af LVEF og/eller stigende hastigheder over klappen iht. Tabel 6.2. Se Tabel 6.1 vedr. vejledende kontrolintervaller, som primært afhænger af aortastenosens sværhedsgrad.
Opererede patienter
Se Tabel 6.4
6.3 Aortainsufficiens (AI)
6.3.1 Ætiologi
En række tilstande kan medføre kronisk AI: Primær sygdom i cuspene i form af kongenitte anomalier (hyppigst bicuspid aortaklap), degenerativ klaplidelse (isoleret eller ledsagefænomen til AS), prolaps af en af fligene, følger efter infektiøs endocarditis og sjældent febris rheumatica eller som følge af dilatation af aortaroden (i forbindelse med systemisk hypertension, bicuspid klaplidelse, Marfan og Ehlers-Danlos syndromer, anden bindevævslidelse eller idiopatisk).
Akut AI ses næsten udelukkende ved endocarditis og aortadissektion.
6.3.2 Symptomer og kliniske fund
Symptomer
AI er ofte asymptomatisk, men ved betydende AI kan forekomme funktionsdyspnø, hård hjertebanken (pga. stort slagvolumen) og angina pectoris. Ved akut svær AI ses pludseligt udvikling af symptomer betinget af højt diastolisk tryk i LV samt eventuel præmatur lukning af mitralklappen.
Kliniske fund
Mislyd. Kardinalfundet er stetoskopisk mislyd i form af højfrekvent decrescendo diastolisk mislyd over 2. aortasted, sjældnere 1. aortasted. Ved akut svær AI kan mislyd være svært at påvise.
EKG kan være normalt, men hypertrofi og belastning ses i sværere tilfælde.
6.3.3 Udredning
EKKO (se også artiklen om AI på ekkokardiografi.dk)
Morfologi af klapflige, mekanisme for AI (cusp prolaps, perforation, restriktion) beskrives. Sværhedsgraden af kronisk AI vurderes især ud fra belastningen af venstre ventrikel (se Tabel 6.6). Til kvantitering måles desuden vena contracta og retrograd diastolisk flow i aorta descendens. ERO kan være vanskelig at måle. Ved tvivl om sværhedsgraden ud over let-moderat bør der foretages hjerte-MR (se nedenfor).
Det er vigtigt altid at afklare mulig dilatation af aorta (se nedenfor). Ved bicuspid aortaklap bør ekkokardiografien også fokusere på mulig coarctatio aortae.
I alle tilfælde bør flere indikatorer for let eller svær klapinsufficiens sikres som forudsætning for klassifikation.
Andre undersøgelser
TEE gennemføres ved mistanke om endocarditis, dissektion eller ved usikker sværhedsgrad. TEE kan også bidrage til karakteristik og opmåling af dilateret aortarod samt vurdering af egnethed til klapbevarende kirurgi. Aortarodens dimensioner måles i annulus, i sinus, i sinutubulære overgang og aorta ascendens.
CT eller MR foretrækkes til vurdering af evt. aortadilatation, fordi hele aorta (især overgang mellem ascendens og arcus) kan fremstilles. Planlægges gentagne undersøgelser, er MR at foretrække for at nedsætte strålebelastningen. Ved indirekte tegn på svær AI (volumenbelastet venstre ventrikel, restriktiv bevægelse af den anteriore mitralflig), men hvor TTE/TEE ikke med sikkerhed viser svær AI, anbefales supplerende MR mhp. beregning af regurgitationsfraktionen af insufficiensen og yderligere vurdering af venstre ventrikel. De prospektive data til MR vurdering af sværhedsgraden og dens prognostiske betydning er dog meget sparsomme.
6.3.4 Prognose
Asymptomatiske patienter med selv svær AI har en bedre prognose uden end med operation, så længe EF er normal, og så længe grænseværdierne for LV dimensioner ikke overskrides. Med nedsat EF er mortaliteten for den uopererede patient imidlertid ca. 5% pr. år, og for patienter med symptomer er mortaliteten 10-20% årligt.
6.3.5 Behandling
Intervention
Se Tabel 6.2 for operationsindikationer.
Klapsubstitution medfører på sigt betydelig reduktion af venstre ventrikels volumen.
Perioperativ mortalitet og langtidsprognose afhænger af præoperativ EF og LV-dimensioner. Med normal EF er den perioperative mortalitet 1-10%, højest hvis der samtidig gøres indgreb på aorta, herunder især reimplantation af koronararterierne i en composite graft. Selv om patienter med svært reduceret EF har øget perioperativ mortalitet (20% eller mere) og nedsat langtidsprognose, anses klapsubstitution ikke i samme grad udsigtsløs som ved MI, idet der i mange tilfælde sker væsentlig bedring i EF.
Medicinsk behandling
Der er ikke evidens for profylaktisk behandling med calcium antagonister eller ACE hæmmere hos asymptomatiske patienter uden hypertension. Forhøjet blodtryk anbefales behandlet, idet højt BT i sig selv forværrer regurgitationsgraden og prognose. Betablokker bør ikke være førstevalg, fordi diastolens (og dermed regurgitationens) varighed forlænges ved reduceret hjertefrekvens.
Hjerteinsufficiens behandles før operation efter almindelige principper. Persisterende hjerteinsufficiens eller væsentligt nedsat EF postoperativt behandles på vanlig vis (se Kapitel 5: Kronisk hjertesvigt, Afsnit 5.5).
6.3.6 Kontrol
Kontrol af ikke-opererede patienter med asymptomatisk AI
Klinisk kontrol med anamnese med vægt på symptomer. Ekkokardiografi gennemføres hovedsageligt for at afsløre dilatation og begyndende nedsættelse af EF. Se Tabel 6.1 vedr. vejledende kontrolintervaller, som primært afhænger af aortainsufficiensens sværhedsgrad.
Opererede patienter
Se Tabel 6.4
6.4 Mitralinsufficiens (MI)
Utæthed af mitralklappen er enten primær, dvs. forårsaget af strukturelle forandringer i klapapparatet, eller sekundær (=funktionel) i relation til dilatation af LV, dysfunktion af papillærmuskler og evt. annulusdilatation. Primær MI på baggrund af mitralprolaps er den næsthyppigste strukturelle klapsygdom og forekommer hos 1% af befolkningen. Sekundær MI er et hyppigt fund hos pt. med nedsat EF.
6.4.1 Ætiologi
Primær (=strukturel/degenerativ) MI
- Mitralprolaps (90%). Flige kan være ekkokardiografisk slanke eller myxømatøst fortykkede. Diagnosen beror på typisk klapmorfologi og excentrisk jet, som i atriet er rettet modsat den flig, der prolaberer mest.
- Chordaruptur
- Mitralringkalcifikation, ses ved LV hypertrofi, uræmi, høj alder (hyppig – men sjældent betydende).
- Reumatisk mitralinsufficiens (sjælden i DK).
- Kongenit mitralinsufficiens ses ved ASD primum, parachute mitralklap (sjælden).
- Randlæk ved mitralklapprotese.
- Infektiøs destruktion ved endokarditis
Sekundær (=funktionel) MI
Her ses normale flige og chordae, men påvirkning af venstre ventrikel/annulus medfører abnorm lukning.
- Ved dilatation og remodellering af venstre ventrikel pga. iskæmisk hjertesygdom eller kardiomyopati ses apikal displacering af papillærmusklerne medførende træk på chordae (tenting) og kompromitteret aflukning af klappen (hyppig).
- Ved dysfunktion af papillærmuskelrelateret myocardium, evt. transitorisk ved iskæmi eller som følge af dyssynkroni.
MI kan også inddeles i kronisk og akut.
Akut MI
- Chordaruptur hos pt. med eller uden kendt mitralsygdom (hyppig, sværhedsgrad varierer).
- Endocarditis på nativ klap eller proteseklap medfører ofte betydende klapinsufficiens.
- Papillærmuskelruptur ved AMI fører til meget svær klapinsufficiens (< 1% af AMI; forekommer ved inferiort AMI) (sjælden).
- Traumatisk klap- eller chordaruptur (meget sjælden).
6.4.2 Symptomer og kliniske fund
Symptomer
Funktionsdyspnø, venstresidig hjerteinsufficiens, ultimativt lungeødem. Ved akut MI ses pludselig udvikling af symptomer med kardiogent shock og lungeødem.
6.4.3 Udredning
EKKO (se også artiklen om MI på ekkokardiografi.dk)
Klappatologien som årsag til MI beskrives hvis muligt. Sværhedsgraden reflekteres i ERO målt med PISA-metoden, i den volumenbelastning af venstre ventrikel, som er fremkaldt af klapinsufficiensen, og i pulmonaltrykket. Vena contracta (identificeres i parasternalt længdesnit) er ofte vanskeligt at måle præcist. Ved operationskrævende MI skal tricuspidal annulus opmåles.
Tabel 6.7 Indikatorer for let og svær kronisk primær mitralinsufficiens | |
Let MI | Svær MI |
|---|---|
ERO <0,2 cm² Vena contracta <3 mm Ingen/let LV-dilatation | ERO ≥0,4 cm² og regurgitationsvolumen >60 ml Vena contracta ≥7 mm Moderat/svær LV-dilatation |
I alle tilfælde bør flere indikatorer for let eller svær klapinsufficiens sikres som forudsætning for klassifikation.
TEE gennemføres, hvis årsagen til eller graden af mitralinsufficiens er usikker efter TTE, og som hovedregel altid når operation overvejes mhp. afklaring af muligheden for klapbevarende kirurgi samt ved overvejelse om perkutan intervention.
6.4.4 Prognose
Prognosen for ikke-opererede patienter er ved primær mitralinsufficiens god, så længe indikationer for klapoperation ikke opfyldes. Ved svær MI pga. mitralprolaps optræder pludselig død hos 1-2% pr. år. Ved sekundær MI afhænger prognosen af den tilgrundliggende hjertesygdom.
6.4.5 Behandling
Intervention
Generelle operationskriterier fremgår af Tabel 6.2. Kriterierne er overvejende baseret på symptomer og påvirkningen af venstre ventrikel, der sammen med ERO og vena contracta afspejler klapsygdommens sværhedsgrad.
Mitralplastik foretrækkes altid ved primær klapsygdom fremfor klapsubstitution hvis muligt. MI på baggrund af ringkalcifikation er sjældent alvorlig, og klapsubstitution er teknisk vanskeligere. Patienterne er ofte ældre, har mere komorbiditet, dårligere prognose og højere operationsrisiko.
Den peri- og postoperative mortalitet ved primær MI afhænger af den præoperative ventrikelfunktion.
- Ved EF >60% og mitralplastik er den perioperative mortalitet 2-3% og langtidsoverlevelsen som for baggrundsbefolkningen.
- Ved reduceret EF er den perioperative mortalitet op mod 10%, og 10-års overlevelsen er halveret blot ved EF 50%.
For patienter >80 år er den perioperative mortalitet omkring 15% og ved samtidig CABG op til 25% eller mere. Generelt anbefales tilbageholdenhed for operation ved primær MI og EF <30%.
Perkutan transcatheter edge-to-edge repair (TEER)
Patienter med primær mitralinsufficiens, som vurderes teknisk inoperable eller med høj operativ risiko, kan ved velegnet anatomi behandles perkutant. Risikoen for komplikationer ved perkutan teknik er lavere, men restinsufficiensen er oftest større sammenlignet med kirurgi. TEER kan ligeledes tilbydes til behandling af sekundær mitralinsufficiens til patienter, hvor ventrikelsygdommen ikke er dominerende, og hvor optimering af hjertesvigtsbehandlingen ikke har medført tilstrækkelig reduktion af MI og symptomer (se nedenfor).
- Svær sekundær mitralinsufficiens (ERO>0.3 cm2)
- Persisterende symptomer trods relevant revaskularisering og/eller CRT-behandling
- Ingen mitralklapstenose (MVA>4.0 cm2)
- EF >20%
- LVESD <70 mm
- PASP <70 mmHg
Alle patienter, som overvejes til TEER behandling, skal drøftes på MDT konference.
Medicinsk behandling
Primær mitralinsufficiens kan ikke behandles medicinsk, men patienternes symptomer kan lindres med diuretika.
Ved sekundær MI behandles grundsygdommen efter gældende retningslinjer dvs optimal hjertesvigtsbehandling herunder evt. CRT og revaskularisering, da denne behandling ofte kan reducere sværhedsgraden af MI.
6.4.6 Kontrol
Kontrol af ikke-opererede patienter med asymptomatisk MI
Klinisk kontrol med anamnese med vægt på symptomer. Ekkokardiografi gennemføres hovedsageligt for at afsløre dilatation, stigende systolisk pulmonaltryk og begyndende nedsættelse af EF. Se Tabel 6.1 vedr. vejledende kontrolintervaller, som primært afhænger af mitralinsufficiensens sværhedsgrad.
Opererede patienter
Se Tabel 6.4. TEE kan være nødvendig og bør udføres ved mistanke om symptomer på dysfunktion, fordi protesemateriale (inklusive den ved mitralplastik indsatte ring) skygger for et evt. returjet til atriet.
6.5 Mitralstenose (MS)
Ved MS er klaparealet <2,5 cm². Det normale klapareal udgør 4-6 cm². Tilstanden bliver ofte først symptomatisk ved klapareal <1,5 cm².
Hæmodynamisk betydende MS på rheumatisk baggrund er sjælden i Danmark. Mitralstenose på baggrund af ringforkalkning er derimod almindelig, men sjældent behandlingskrævende.
6.5.1 Ætiologi
Rheumatisk MS skyldes febris rheumatica, og ses praktisk talt kun hos indvandrere fra ikke-vestlige lande. MS kan i sjældne tilfælde være kongenit, eller skyldes andre infiltrative eller inflammatoriske sygdomme, ligesom stråling. Mitralstenose kan desuden ses efter mitralplastik eller i proteseklap.
Mitralringsforkalkning (MAC) ses ved alle tilstande, som medfører fortykkelse af venstre ventrikels myocardium, såsom fx hypertension, AS, hypertrofisk kardiomyopati samt ved nyresygdomme, men vil sjældent føre til operationskrævende mitralstenose.
6.5.2 Symptomer og kliniske fund
Symptomer
Funktionsdyspnø og evt. ortopnø. Hjertebanken (atrieflimren). I øvrigt træthed og højresidig hjerteinsufficiens. Emboli er en hyppig komplikation til rheumatisk MS, især ved atrieflimren (10% per år).
Kliniske fund
Kardinalfundet er stetoskopisk mislyd, som høres bedst i venstre sideleje, men betydende tavs klapsygdom er ikke ualmindelig.
6.5.3 Udredning
EKKO (se også artiklen om MS på ekkokardiografi.dk)
Genuin rheumatisk MS angriber flige og chordae med reduceret åbning til følge og ballonering (”doming”) af anteriore flig i diastole (”hockey-stick”-udseende i PLAX), samt skrumpning og agglutinering af chordae.
Kvantitering af MS:
- Klaparealet (MVA – Mitral Valve Area) udmåles som 3D planimetri ved TEE eller TTE, såfremt 3D målinger ikke er mulige kan planimetrien foretages ved 2D i parasternalt tværsnit.
- Klaparealet estimeret ud fra hældningen af CW Doppler inflow profilen ved pressure-half-time (PHT) metoden. (Skal tolkes med forsigtighed ved tilstande, som øger det slutdiastoliske tryk i LV, så som svær AS, svær ventrikelhypertrofi, svært nedsat EF).
- Middelgradienten målt med tracing af CW Doppler-kurven. (Flowafhængig, vanskelig ved takykardi, atrieflimmer og ved betydende mitralinsufficiens).
Mitralklapareal ≤1,5 cm2 kendetegner klinisk betydende stenose, og en middelgradient >10 mmHg er forenelig med svær MS. Desuden bidrager måling af pulmonaltryk og størrelse af venstre atrium til den samlede vurdering af sværhedsgraden. Ved uforklarede symptomer og MVA >1,5 cm2 kan suppleres med belastningsekkokardiografi (evt invasive trykmålinger)
TEE er nødvendig før evt. ballondilatation for at vurdere klapmorfologi og udelukke betydende MI og tromber i venstre atrium.
6.5.4 Prognose
- Asymptomatiske patienter har en god prognose. MS kan dog medføre emboli som debutsymptom.
- Patienter, der udvikler atrieflimren, har uopereret en 10-års overlevelse på <25%.
- Patienter i NYHA III-IV har en 10-års overlevelse på <15%.
Perioperativ mortalitet ved klapsubstitution er 5-10%.
Perioperativ mortalitet ved ballondilatation er meget lav, formentlig under 2%, men hos nogle medfører ballondilatationen betydende MI, der bliver operationskrævende, ofte under samme indlæggelse, i sjældne tilfælde akut.
6.5.5 Behandling
Medicinsk behandling
AK-behandling (warfarin eller marcoumar, men ikke NOAK) gives ved
- atrieflimren
- tidligere emboli eller fund af trombe i auriklet
- svært forstørret venstre atrium (>60 ml/m²)
Manifest hjerteinsufficiens behandles både før og efter en evt. operation efter vanlige principper. Se Kapitel 5: Kronisk hjertesvigt, Afsnit 5.5
Diuretika og protraherede nitrat præparater kan kamuflere dyspnø. Betablokkere og frekvensregulerende calciumkanal-blokkere kan øge funktionsniveauet.
Intervention
Rheumatisk MS kan behandles med klapsubstitution eller perkutan ballondilatation. Se Tabel 6.2 for interventionskriterier. MAC vil ofte i sig selv være kontraindicerende for operation og kræver ekspertvurdering.
Ballondilatation (percutaneous mitral comissurotomy) kan anvendes i stedet for kirurgisk plastik/klapsubstitution hos særligt yngre patienter, eller ved kontraindikationer for åben kirurgi, når
- klappen ikke er betydeligt forkalket
- klapapparatet ikke er væsentligt skrumpet/sammenvokset i chordae
- der foreligger højest let klapinsufficiens
- der ikke findes trombe i ve. atrium eller aurikel
6.5.6 Kontrol
Ikke-opererede patienter med asymptomatisk, rheumatisk MS følges med klinisk kontrol og ekkokardiografi, se Tabel 6.1 vedr. kontrolintervaller.
For kontrol efter klapintervention, Tabel 6.4.
6.6 Højresidig klapsygdom
Primær højresidig klaplidelse er sjælden, mens funktionel (sekundær) tricuspidalinsufficiens er almindelig.
6.6.1 Ætiologi
Årsager til primær højresidig klaplidelse:
- Kongenit (særligt pulmonalstenose og TI ved Ebsteins anomali)
- Følge af endocarditis (overvejende i.v.-misbrugere)
- Følge af serotoninproducerende carcinoidtumorer
- Traumatisk (slag mod bryst, pacemaker-ledning)
Funktionel tricuspidalinsufficiens pga. træk fra papillærmuskler og dilatation af ostiet opstår ofte ved venstresidig klapsygdom, især ved pulmonal hypertension, men ses også ved påvirket funktion af højre ventrikel (kardiomyopati, højre ventrikelinfarkt).
Svær pulmonalinsufficiens kan ses efter indgreb på pulmonalklappen (operation/dilatation af pulmonalstenose, Fallot operation). Ved carcinoid hjertesygdom kan ses både pulmonalinsufficiens og/eller pulmonal stenose, som ofte vil være behandlingskrævende i fald der skal interveneres på tricuspidalklappen.
6.6.2 Symptomer og kliniske fund
Symptomer
Dyspnø (pga. nedsat minutvolumen) og ødemer ses i sværere tilfælde.
Kliniske fund
Stetoskopisk mislyd tydende på pulmonal og/eller tricuspidalstenose/insufficiens.
Ødemer, hepatomegali, halsvenestase, og ved svær tricuspidalinsufficiens ses halsvenepuls og leverpulsation.
6.6.3 Udredning
EKKO (se specifikke artikler på www.ekkokardiografi.dk)
TTE anvendes som ved venstresidige klaplidelser til at vurdere klapmorfologi, og sværhedsgrad af klapsygdommen. TEE til endelig morfologisk klapkarakteristik er ofte nødvendig.
Ved overvejelser om intervention bør suppleres med højresidig hjertekateterisation til blandt andet evaluering af pulmonaltrykket.
6.6.4 Prognose
Prognosen afhænger af årsagen til klapfejlen og kan ikke beskrives generelt.
6.6.5 Behandling
Medicinsk behandling
Diuretika mod stasefænomener. Relevant behandling af pulmonal hypertension (se Kapitel 13: Pulmonal hypertension)
Intervention
Er sjældent indiceret, fraset ved kongenit hjertesygdom i barnealderen (se Kapitel 30: Medfødt hjertesygdom) samt ved svær carcinoid klapsygdom (afhængig af prognosen af grundlidelsen).
Kateterbaseret klap i pulmonalostiet kan fx tilbydes patienter, som tidligere har fået indopereret homograft, hvori er udviklet svær pulmonalinsufficiens.
Ved intervention på tricuspidalklappen foretrækkes plastik oftest fremfor klapsubstitution. Er plastik ikke muligt, foretrækkes biologisk protese frem for mekanisk, da sidstnævnte har høj trombosetilbøjelighed. Der er flere kateterteknikker til behandling af tricuspidalinsufficiens, så patienter med høj operativ risiko kan henvises til vurdering på HSE til perkutan behandling.
Intervention på tricuspidalklappen overvejes i følgende tilfælde:
- Svær tricuspidalinsufficiens efter endocarditis
- Tricuspidalstenose/insufficiens som led i carcinoid syndrom
- Traumatisk tricuspidalinsufficiens er sjælden men kan kræve plastik
- Ved operationskrævende venstresidig klaplidelse (særligt MI), bør tricuspidalplastik overvejes hvis der er moderat-svær tricuspidalinsufficiens eller dilatation af annulus til ≥2,1 cm/m² (≥4,0 cm) målt i diastolen i apikale 4-kammerbillede ved TTE
30-dages mortalitet ved isoleret tricuspidalklaps substitution er højere ved samtidig højresidigt hjertesvigt og under alle omstændigheder højere end for isoleret venstresidig klapoperation.
6.6.6 Kontrol
Individuel og afhængigt af klapfejl, grundsygdom og patient. Kan ikke beskrives generelt.
6.7 Gravide og klapsygdom
Se Kapitel 31: Hjertesygdom og Graviditet
6.8 AK-behandling og klapproteser
AK-behandling af mekaniske klapproteser gennemføres med warfarin.
- I tilslutning til KAG/hjertekateterisation opretholdes INR niveau 2-3
- TEE vil normalt være kontraindiceret ved høj INR, men afhænger af øvrige konkrete forhold
- Ved operative indgreb erstattes warfarin af lavmolekylært heparin som beskrevet i Kapitel 14: Antikoagulansbehandling, Afsnit 14.8
Der kan naturligvis være anden indikation for fortsat AK-behandling eller magnyl, selvom klaptypen ikke betinger dette. NOAK kan anvendes hos patienter med indikation herfor, på trods af klapsygdom anden end mitralstenose. NOAK kan også anvendes hos patienter med biologiske klapproteser 3 mdr efter klapoperation. NOAK kan fortsat ikke gives til patienter med mekaniske klapper eller mitralstenose.
Tabel 6.8 Klapproteser og antikoagulation***** | ||
| AK-behandling | Magnyl 75 mg |
|---|---|---|
Mekanisk aortaprotese* | Livslang (INR 2,0-3,0) | Ingen** |
Mekanisk mitralprotese | Livslang (INR 2,5-3,5) | Ingen** |
Biologisk aortaprotese, aorta-homograft, rørprotese | Ingen | 3 mdr. Ved afli <3 mdr efter operation anbefales marevan og ikke NOAK |
Biologisk mitralprotese, mitralplastik | 3 mdr.*** | Ingen |
Kateterbaserede aortaklapper | Ingen | Livslang**** |
TEER | Ingen | Livslang**** +1-3 mdr. Clopidogrel 75 mg x 1 |
Stentless biologisk klap (Freestyle) | Ingen | Ingen |
*On-X klap i aortaposition: 3 måneder efter operation kan INR-niveau reduceres til 1,5-2.0 ved samtidig supplering med magnyl 75 mg **Kombination med magnyl er indiceret hos patienter med emboli på trods af relevant AK-behandling, og kan overvejes hos patienter med mekanisk mitralklap eller kendt aterosklerotisk sygdom. ***Alternativt alene magnyl i 3 mdr. ****Undlades såfremt patienten har anden indikation for NOAK/AK-behandling *****Ved atrieflimmer henvises til Kapitel 14: Antikoagulationsbehandling. Kirurgisk aurikellukningen tillader ikke undladelse af NOAK/AK-behandling. | ||
6.9 Klapsygdom og non-kardiel operation
Præoperativ mislyd bør generelt udløse ekkokardiografi. Ved svær symptomatisk klapsygdom, og hvis det i øvrigt er muligt og skønnes relevant ud fra en samlet vurdering, gennemføres klapoperation inden større elektive indgreb. Hvis klapoperation ikke er mulig inden et større non-kardialt indgreb, overvejes operationen gennemført på HSE, hvor særligt erfarne hjerteanæstesiologer kan bistå.
Se endv. Kapitel 24: Kardiel risikovurdering forud for ikke-hjerterelateret kirurgi.




